Как убрать отек с лица при розацеа
Розацеа – это хроническое кожное заболевание, проявляющееся покраснением кожных покровов (эритемой), телеангиэктазиями (расширение мелких сосудов кожи), а также папулами и пустулами, по внешнему виду напоминающими акне. Заболевание отличается волнообразным течением с чередованием периодов обострений и ремиссий. Говоря о розацеа, часто используют термин «розовые угри».
Локализуется в основном на лице: в области лба, носа и подбородка. Редко – на шее, груди, волосистой части головы или ушах.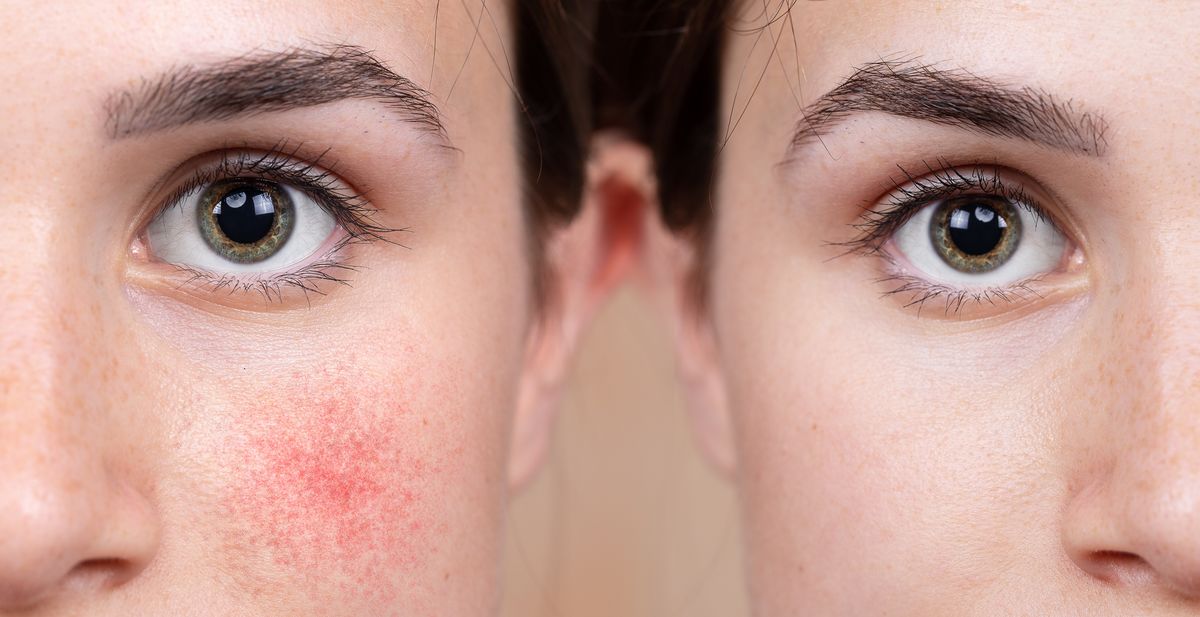
Места локализации розацеа:
Лицо: щеки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век
Волосистая часть головы
Ушные раковины
Область декольте
Эпигастральная область (крайне редко)
Розацеа: подробнее о заболевании
Розацеа – генетическое состояние кожи, индивидуальная особенность строения сосудов и их реактивности. На долю розацеа в России приходится 5-7% всех дерматозов, но в последнее время количество таких пациентов увеличилось.
Зачастую пациент даже не подозревает о наличии у него заболевания, потому что симптоматика схожа с высыпаниями. Сложность в данном случае заключается в том, что акне и розацеа могут существовать у одного человека одновременно. Единственное, акне чаще встречается в более молодом возрасте, а розацеа – у людей в возрасте от 30 до 50 лет. Угревая сыпь с возрастом проходит, а розацеа «перерасти» нельзя.
Розацеа подвержены и мужчины и женщины в равной степени. У мужчин она встречается реже, но протекает в более тяжелой форме. У детей заболевание встречается редко.
Причины возникновения розацеа
Точные причины развития розацеа пока не установлены. Одна из основных версий – заболевание генетически обусловлено и возникает вследствие изменения тонуса поверхностно расположенных мелких сосудов (артериол).
Факторы, которые влияют на возникновение обострений розацеа:
Внешние факторы:
злоупотребление острой пищей, специями
употребление горячих напитков (60˚ и выше)
химические пилинги
применение препаратов с кортикостероидами (стероидная розацеа)
косметические средства с агрессивными компонентами
прием некоторых лекарственных средств
избыточная инсоляция, УФ-облучение
сильный ветер
воздействие высоких и низких температур
злоупотребление алкоголем
Внутренние факторы:
болезни желудочно-кишечного тракта (хронический, гастрит, хронический колит, хронический холецистопанкреатит)
эндокринологические патологии
нарушения в работе иммунной системы
первый и второй тип фоточувствительности по Фитцпатрику
нейровегетативные и микроциркуляторные расстройства
функциональная недостаточность периферического кровоснабжения
Чаще всего розацеа манифестирует в 30-40 лет. После 40 лет проявление симптоматики у женщин зачастую связано с менопаузой. После 50 лет и в детском возрасте первичное развитие заболевания происходит крайне редко.
В развитии заболевания большую роль играет генетический фактор. Розацеа может быть связана с особенностями строения сосудов или функционирования различных систем организма, которые влияют на формирование данного состояния. Исследования показали, что в 40% случаев заболевание имеется в анамнезе у родственников пациентов.
Классификация розацеа
Несмотря на то, что розацеа – это хроническое заболевание с периодами обострений и ремиссий, выделяется пять стадий развития патологического процесса:
Преходящая эритема центральной части лица. Кратковременные эпизоды покраснения, возникающие внезапно и исчезающие без последствий.
Стойкая (фоновая) эритема и телеангиэктазия. Развиваются вследствие расширения сосудистой сетки после многочисленных случаев преходящей эритемы.
Папулёзная стадия. На коже начинают образовываться папулы.
Пустулёзная стадия (появляются пустулы).
Инфильтративно-продуктивная стадия. Появляются отеки и фиброзно-гипертрофические изменения в коже.
Выделяют четыре подтипа розацеа:
Эритематозно-телеангиэктатическая розацеа. Ее отличают наличие транзиторной эритемы, переходящей в стойкую, телеангиэктазий и отечности.
Папуло-пустулезная розацеа. Для нее характерно образование папул и пустул на коже.
Фиматозная розацеа отличается утолщением кожи, появлением характерной бугристой поверхности и появлением шишковидных разрастаний в области носа, на лбу, на подбородке, на ушной раковине, на веке.
Офтальморозацеа. Может возникнуть на любой стадии заболевания (возможно даже до появления кожных симптомов) и характеризуется различными патологиями глаз. Чаще это блефарит (воспаление век) или конъюнктивит (воспаление слизистой оболочки глаза). В ряде случаев присоединяется мейбомиит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. В сложных случаях развивается кератит, склерит и иридоциклит.
Атипичные формы розацеа
Гранулематозная (люпоидная). Для нее характерно появление плотных желтоватых папул (гранулём), которые после вскрытия могут оставлять на коже рубцы.
Конглобатная. Появляются крупные узлы с признаками распространения гнойного процесса и свищи.
Галогеновая. Развивается вследствие приёма препаратов йода и брома, симптомы схожи с конглобатной формой.
Стероидная. Возникает вследствие длительного приёма местных стероидных препаратов.
Грамнегативная. Может развиваться в результате некорректной антибактериальной терапии, отличается присоединением грамотрицательных микроорганизмов.
Фульминантная. Отличается внезапным и стремительным развитием симптомов, включающих отек, гиперемию, папуло-пустулёзные образования с гнойным отделяемым.
Симптомы розацеа
Проявления заболевания зависят от того, на какой стадии развития находится заболевание.
Эритематозная стадия. Появляются и могут сохраняться в течение нескольких дней участки гиперемии на лице (лоб, нос, щеки), редко на груди, и телеангиэктазии. Постепенно количество приступов гиперемии и их длительность увеличиваются. Гиперемия становится ярче, иногда приобретает синеватый оттенок. Появляются отек и шелушение. Пациент ощущает жжение в местах локализации симптомов.
Папулезная (пустулезная) стадия. Параллельно с гиперемией возникают множественные сгруппированные мелкие папулы или пустулы с тонкими белесыми чешуйками. Основная локализация – нос и носогубные складки с последующим распространением на подбородок и лоб. Симптоматика сохраняется в течение нескольких недель.
В сложных случаях может появляться отек кожи, чаще всего в области между бровей. Пациент не испытывает дискомфортных ощущений, исключение составляет сильный зуд, когда процесс распространяется на волосистую часть головы. Может появиться сыпь на груди или на спине.
На папулезно-узловатой стадии происходит увеличение и слияние элементов сыпи, этот процесс сопровождается образованием узлов и бляшек. Возможна гиперплазия сальных желез с последующим фиброзом. На коже наблюдается эффект «апельсиновой корки», бугристость постепенно приводит к изменению формы носа, ушей, рельефа лба.
Классификация атипичных форм розацеа на лице
Гранулематозная (люпоидная) форма: красно-бурые папулы 2-4 мм с четкими границами, локализующиеся в области рта и глаз. Могут быть единичными или множественными.
Конглобатная форма: крупные узлы до 2 см, имеющие бурый или синеватый оттенок.
Фульминантная форма: внезапное появление множественных элементов: папул, пустул, узлов. Характерны отек и гиперемия с синеватым оттенком. Преимущественная локализация – лоб, подбородок, щеки. Протекает в тяжелой форме и плохо поддается лечению.
Лимфоэдема: цианотичная эритема и отек средней части лица, связанный с разрастанием соединительной ткани в результате хронического воспаления. Встречается очень редко.
Офтальморозацеа: в воспалительный процесс вовлекаются глаза, развивается кератит, конъюнктивит, блефарит, халязион и др.
Диагностика розацеа
Необходимые диагностические методики определяются в результате развернутой консультации врача-дерматолога, сбора анамнеза, проведения дерматоскопии и визуального осмотра.
Основной признак, указывающий на розацеа – это стойкая длительная (не менее трех месяцев) эритема центральной зоны лица, не захватывающая область кожи вокруг глаз.
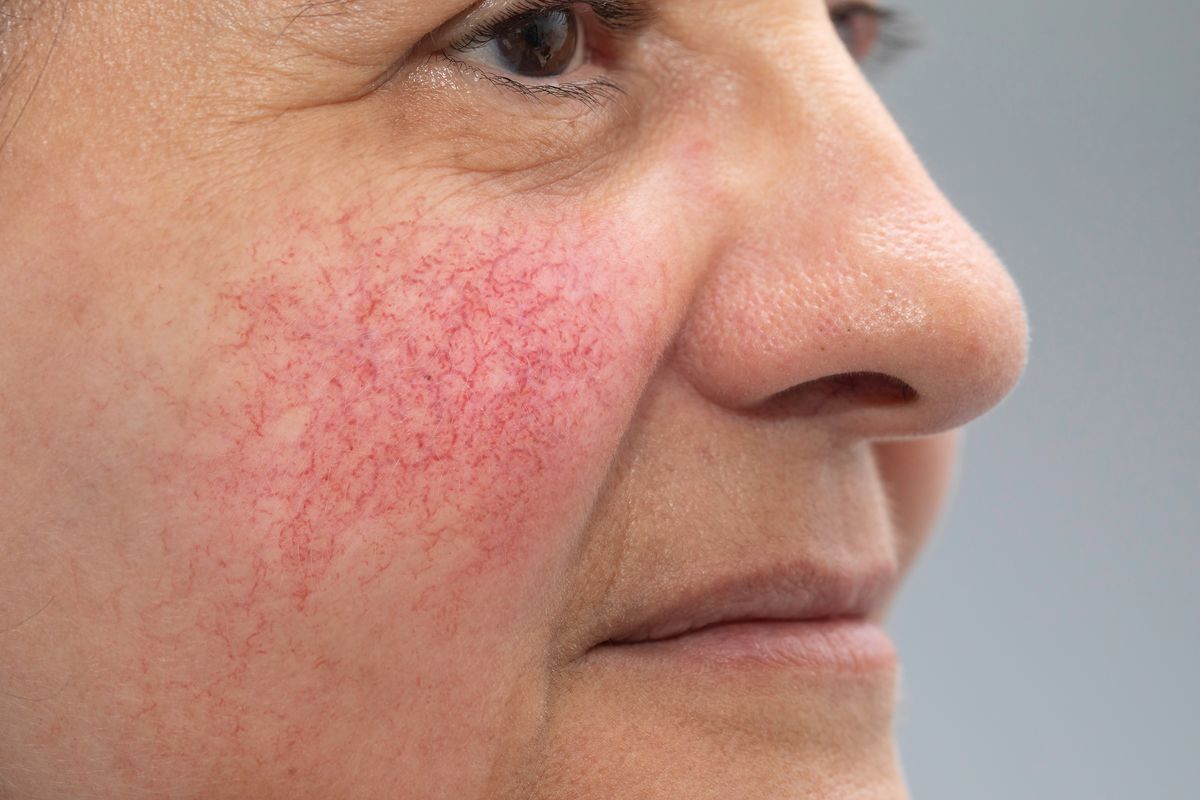
Диагностические критерии
Основные:
нестойкая эритема;
стойкая эритема;
купероз;
папулы и/или пустулы.
Дополнительные:
ощущение жжения и покалывания, отёчность лица;
сухость кожи;
наличие воспалительных бляшек;
поражение глаз;
фиматозные разрастания.
Для установления диагноза, необходимо наличие не менее двух критериев.
Дополнительные инструментальные и лабораторные исследования необходимы для исключения заболеваний со схожей симптоматикой (различных дерматитов, системных заболеваний соединительной ткани и др.), а также для уточнения основных триггеров заболевания. От полученной информации зависит выбор тактики лечения.
В качестве основной диагностики розацеа используются:
микроскопия соскоба кожи
исследование содержимого пустул (для исключения вторичной бактериальной инфекции)
анализ крови на маркеры системных заболеваний соединительной ткани
допплерография (позволяет зафиксировать изменения скорости кровотока)
Дифференциальная диагностика
Розацеа важно дифференцировать с другими заболеваниями со схожей симптоматикой: вульгарными угрями, демодекозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи, хроническим фотодерматозом.
От точности постановки диагноза зависит результативность лечения.
Лечение розацеа
Одним из важных компонентов эффективного лечения розацеа является правильный уход за кожей лица и грамотная профилактика.
Умываться теплой водой.
Исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
В холодную погоду для защиты использовать жирные кремы.
Отказаться от бани и сауны.
Исключить длительную и интенсивную физическую активность.
Не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
Косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Для обеспечения успеха терапии также важна диета. Рекомендуется исключить острые, соленые и копченые блюда из рациона, не употреблять алкоголь, кофе и крепкий чай. Рекомендуется ввести в рацион больше овощей и фруктов, молочнокислых продуктов. Важно употреблять блюда теплыми, не горячими.
Необходимо выяснить основной источник, провоцирующий симптомы, и исключить все обстоятельства, которые могут к ним приводить. Наблюдайте причинно-следственные связи при обострениях. Этим вы поможете врачу подобрать персонифицированное и наилучшее для вас лечение.
Медикаментозное лечение розацеа
Лекарственная терапия назначается с учетом стадии, длительности и особенности течения заболевания, выраженности симптомов. Антибактериальная терапия назначается в случае инфекционной природы элементов сыпи. При тяжелых формах розацеа часто назначают антибиотики широкого спектра действия.
Для купирования воспалительного процесса используются нестероидные противовоспалительные препараты, а при отсутствии результата – глюкокортикостероиды. Могут быть рекомендованы препараты, снижающие активность сальных желез и нормализующие кератинизацию кожи.
Специальные кремы и мази от розацеа назначаются при бактериальной инфекции. Они должны обладать противовоспалительным, антимикробным, противоотечным, подсушивающим и заживляющим эффектом.
Антибактериальные наружные средства часто содержат метронидозол и эффективно справляются с большинством возбудителей гнойных процессов, избавляя от гнойничков.
Немедикаментозное лечение:
лазеротерапия,
IPL-терапия (лечение высокоинтенсивными вспышками света),
микротоковая терапия,
криотерапия.
Лазеротерапия
Принцип действия лазеротерапии (фототерапии) заключается в воздействии лазерным лучом на расширенные сосуды, в результате происходит их коагуляция и симптомы уходят. Для достижения стойкого результата требуется несколько сеансов.
Лазеротерапия зачастую входит в состав комплексного плана лечения розацеа. Действие лазера оказывает антисептический и антибактериальный эффект, необходимый при лечении папулопустулезных форм заболевания. Лазеротерапия способствует достижению более стойкой и длительной ремиссии.
Криотерапия также один из эффективных методов лечения розацеа. Она помогает устранить воспаление и дискомфорт, восстановить микроциркуляцию и обменные процессы в коже.
Группы риска развития розацеа
Розацеа генетически обусловленное заболевание, если родственники страдают этим заболеванием, человек находится в зоне риска.
Люди, которые злоупотребляют загаром, не используют солнцезащитные срдства
Люди, которые часто принимают контрастный душ, предпочитают горячие ванны
Люди, которые часто меняют косметические средства, неправильно подбирают ежедневный уход
Люди, которые часто путешествуют из жаркого климата в холодный или подвергаются резкой смене температур
Люди, злоупотребляющие алкоголем и табакокурением
Люди с сухой кожей, склонной к проявлениям аллергических реакций
Люди с нарушениями в работе желудочно-кишечного тракта
Профилактика розацеа
Главная профилактика розацеа – это, прежде всего, грамотная терапия сосудов.
Профилактика розацеа заключается также в минимизации воздействия провоцирующих заболевание факторов:
минимизировать пребывание на открытом воздухе при сильном ветре и в мороз, использовать защитные средства;
исключить посещение солярия, не находиться под прямыми солнечными лучами в период максимальной солнечной активности, наносить косметические средства с SPF-защитой, носить головные уборы с широкими полями;
отказаться от посещения бани и сауны;
выбирать страны с мягким прохладным климатом для проведения отпуска;
поддерживать оптимальный температурный режим и влажность в помещении;
максимально сократить наличие в рационе острых, пряных, жирных и жареных блюд, не употреблять горячую пищу и напитки;
исключить употребление алкоголя и табакокурение;
отказаться от агрессивных эстетических процедур: химических и механических пилингов, дермабразии;
обеспечить деликатный уход за кожей лица: использовать мягкие очищающие средства без детергентов, спирта и других раздражающих компонентов, пользоваться увлажняющими средствами;
если обострения связаны с приемом препаратов, необходимо проконсультироваться с врачом по вопросу их замены.
исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
в холодную погоду для защиты использовать жирные кремы.
отказаться от бани и сауны.
исключить длительную и интенсивную физическую активность.
не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Розацеа хорошо поддается лечению, течение заболевания в большинстве случаев можно успешно взять под контроль. Благодаря профессионализму лечащего врача-дерматолога и соблюдению всех рекомендаций по лечению и профилактике возможно добиться стойкой длительной ремиссии.
Записаться на прием к специалистам ЕМС можно по телефону +7 (495) 933 66 55, или заполнив online форму на сайте
Источник
Рассказываем, откуда берутся стойкие покраснения на лице, что их провоцирует и как вычислить свои триггеры.
Что такое розацеа и откуда взялось такое название?
Розацеа – хроническое незаразное заболевание кожи, при котором она склонна к покраснению и появлению видимых сосудов в зонах носа, лба, щёк и подбородка. Хроническое – значит длится долго и требует постоянной терапии, а излечиться полностью часто невозможно. В случае с розацеа это не угрожает жизни и её качеству, если соблюдать рекомендации врача и придерживаться симптоматического лечения.
Розацеа как болезнь описали ещё в 14‑м веке. Французский хирург Ги де Шолиак видел людей с «покраснениями на лице, особенно на лбу и щеках» и придумал болезни название «купероз». В переводе с французского это означает «розовые капли», что никак не связано с цветами. Это французское название заболевания очень прижилось в нашей стране, из-за этого иногда возникает путаница. Люди называют куперозом только сосудистую сетку на лице, а розацеа – остальные признаки. Но в зарубежных рекомендациях это синонимы.
Термин розацеа пришёл в науку аж в 19‑м веке и был связан с акне – раньше считали, что покраснения являются одной из его форм, и назвали это acne rosacea, или «розовые угри». Название осталось, но было доказано, что воспаления при розацеа отличаются от акне.
Акне разнообразнее – оно бывает в виде кист, узлов с гнойным содержимым и чёрных точек, а краснота окружает только воспаления. Болезнь чаще возникает у людей с жирным типом кожи, начинается обычно в подростковом возрасте и затрагивает не только лицо, но и тело. Но случается, что у человека есть и акне, и розацеа. Чтобы отделить признаки одной болезни от другой и отыскать способ сделать кожу лучше, понадобится помощь врача-дерматолога.
Как выглядит розацеа?
Главным признаком розацеа является постоянное покраснение кожи в типичных местах, но это может выглядеть по-разному.

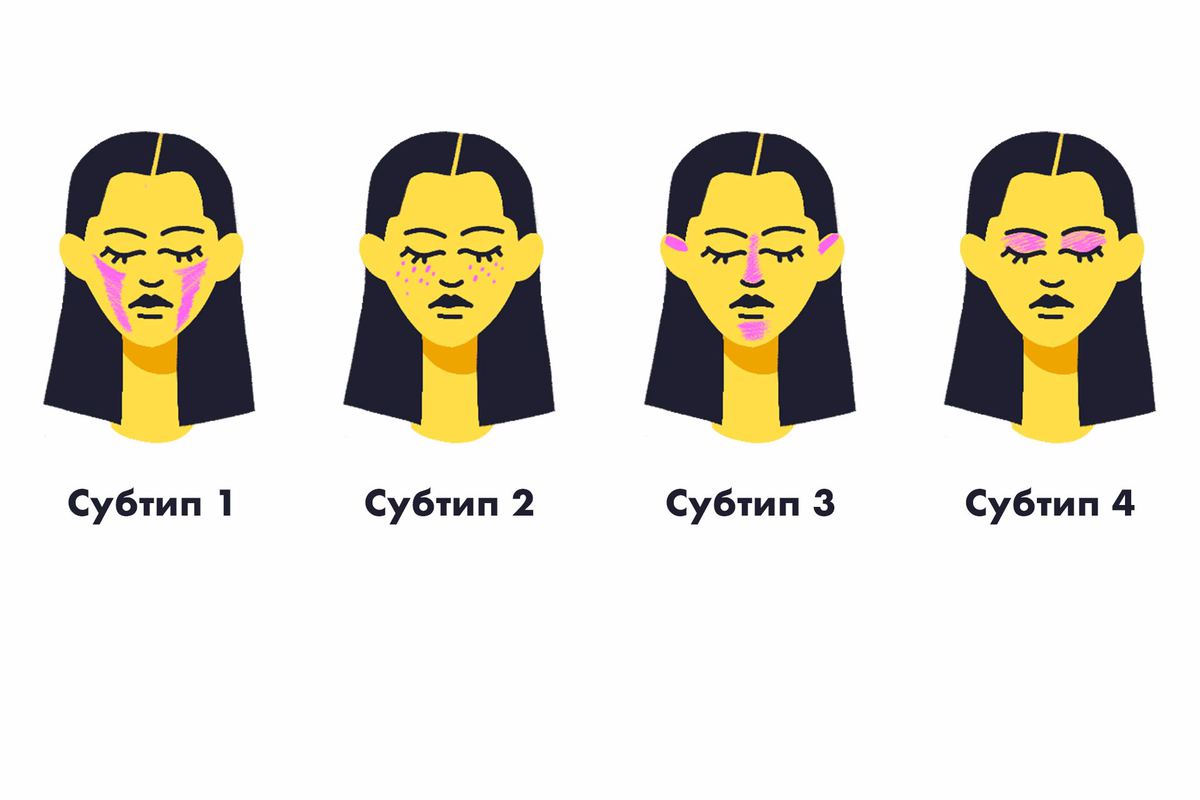
У болезни выделяют 4 подтипа. Типы – это не стадии: розацеа может сразу начаться с утолщения кожи или акнеподобных воспалений. Хотя у некоторых может развиваться и по нарастанию.
- 1‑й подтип отличается покраснением лица и расширением сосудов преимущественно по центру. Со временем эти признаки не проходят вообще – у человека сохраняются румянец и сосудистые сетки. Но по-научному правильно называть покраснение эритемой, а видимые сосуды – телеангиэктазиями.
- 2‑й подтип может встречаться в комбинации с первым или существовать сам по себе. Здесь краснота ярко выражена, а на лице появляются папулы или пустулы – прыщи с гнойным содержимым и без него. Человек может ощущать жжение и покалывание в этих областях.
- 3‑й подтип делает лицо человека бугристым за счёт утолщения кожи и формирования шишковидных образований под названием «фимы». Фимы возникают из-за того, что сальные железы увеличиваются в размерах, а ещё соединительная ткань в коже уплотняется. Например, изменение носа при розацеа называется ринофима. Краснота, расширенные сосуды и папулы тоже могут быть при этом подтипе.
- 4‑й подтип – самый тяжёлый и поражает глаза. Внешне выглядит так, будто у человека ячмень. И ощущения те же. Текут слёзы, кажется, будто что-то попало в глаз. и от этого всё печёт и чешется.
Откуда взялась эта болезнь кожи?
Учёные до сих пор не могут определить точные причины развития розацеа. Но из того, что удалось обнаружить, выделяют:
- генетику;
- сильный иммунный ответ на бактерию Bacillus oleronius или присутствие клеща Demodex в волосяных фолликулах;
- наличие в организме Helicobacter pylori – бактерии, встречаемой при болезнях ЖКТ;
- сбой в работе белка кожи кателицидина, который провоцирует отёк и красноту.
Все эти причины пока только предполагают: не у всех людей с розацеа живут в коже клещи, а в желудке – болезнетворные бактерии.
Кто больше подвержен розацеа?
Розацеа может болеть каждый. Чаще болезнь встречается у женщин и в лёгкой форме. Мужчины болеют реже, но склонны к развитию тяжёлой формы.
Розацеа когда-то называли «проклятьем кельтов»: есть группы людей, более склонных к болезни. Выше всего риск розацеа вот у кого:
- люди в возрасте 30-50 лет;
- светлокожие, особенно со светлыми глазами с голубыми глазами;
- близкие родственники скандинавов или кельтов – современных жителей Ирландии, Шотландии, Уэльса, Корнуолла и острова Мэн;
- те, у кого в семье были родственники с розацеа или тяжёлыми формами акне;
- те, у кого есть акне средней и тяжёлой степени тяжести.
«Проклятие кельтов» действительно передаётся по наследству, но больше всего этому подвержены жители Великобритании и Скандинавии. К примеру, в британской королевской семье розацеа страдала принцесса Диана, а сейчас стойкий яркий румянец на щеках можно заметить на лицах принца Чарльза и его сына Гарри.
Румяные щёки – это уже розацеа?
Нет. Иногда розовые щёки – это просто розовые щёки.
Если вы краснеете в жару, во время тренировок или на публике, а краснота уходит, как только вы оказываетесь в покое и прохладе, то у вас на лице румянец. Это естественная реакция на стресс и изменение погодных условий. Организм на любые кажущиеся ему опасными моменты вашей жизни запускает реакцию «бей или беги». Одним из её проявлений является усиленный приток крови к коже и расширение капилляров. Это проходит, как только вы успокоитесь или доберётесь до дома.
Но если вы замечаете, что краснеете часто и это не проходит, а причину определить трудно, то стоит обратиться к врачу-дерматологу. Первые проявления розацеа могут выглядеть как расширенные капилляры на крыльях носа, которые то проходят, то появляются вновь. Или румянец как после пробежки, хотя вы всего-то катались в метро.
Что провоцирует розацеа?
Сосуды пациентов с розацеа легко реагируют на внешние изменения расширением, а почему – до сих пор неясно. Но известны провокаторы болезни, или триггеры. Чаще всего розацеа проявляется при воздействии на кожу солнца, ветра, жаркой погоды, а ещё при употреблении алкоголя.
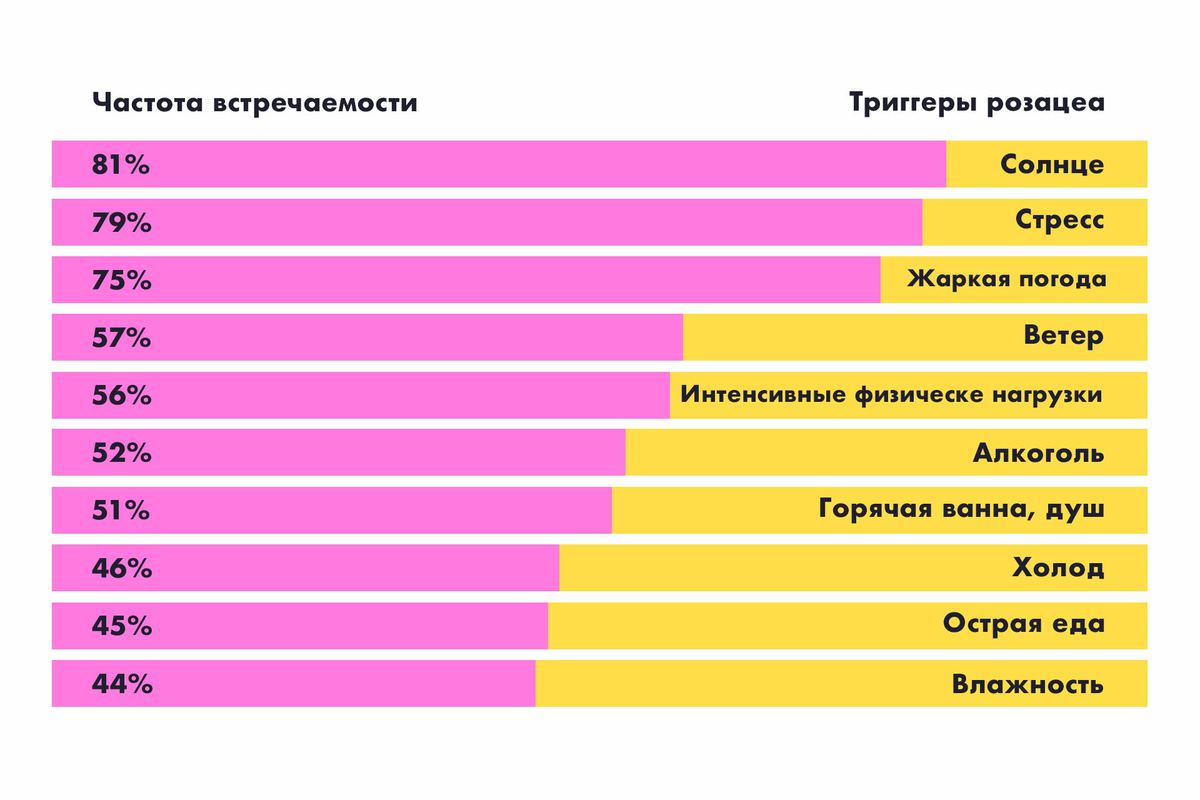
Розацеа – болезнь любителей выпить?
И да и нет. Алкоголь является триггером розацеа, но не самым частым.
Алкоголь в списке триггеров находится лишь на пятом месте, поэтому нельзя считать выпивку первопричиной болезни. Есть предубеждение, что розацеа страдают люди с алкоголизмом. Это не так. Не все люди с розацеа пьют. А даже если позволяют выпить бокал вина, то и его хватит, чтобы сосуды расширились.
Как врач определит, что у меня именно розацеа?
У многих заболеваний есть чёткие критерии для того, чтобы поставить диагноз. Доктор Хаус кричит в сериале «Волчанка!» не потому, что ему так показалось. Он увидел свойственные болезни признаки. У розацеа они тоже есть.
Чтобы определить розацеа, достаточно одного диагностического симптома или двух основных – и всё это можно определить внешне без сдачи анализов. Все остальные признаки считаются вторичными. Их учитывают, чтобы подобрать лечение симптомов розацеа. Но для диагноза это роли не играет.
Признаки, по которым ставят диагноз розацеа
- Диагностические признаки розацеа: стойкое покраснение лица, утолщение кожи.
- Основные признаки розацеа: видимые кровеносные сосуды, раздражение глаз, папулы и нестойкое покраснение лица.
Можно ли как-то предвидеть развитие розацеа и поставить диагноз заранее, чтобы начать лечение?
На самом деле можно. Иногда врачам удаётся заметить изменения кожи у подростков и молодых девушек и парней до 30 лет. Обычно люди обращаются к врачу-дерматологу за помощью в лечении акне, а он замечает покраснение на коже и видимые сосуды.
Но эта находка никак не поможет вылечить розацеа. Это неизлечимая болезнь, которую, к счастью, можно контролировать. И чем раньше вы обратитесь к врачу, тем лучше кожа будет выглядеть и поддаваться симптоматическому лечению. А если получится понять свои триггеры и избегать их, то следы болезни будут почти незаметны.
Как лечат симптомы розацеа?
Наблюдение за триггерами
Это первая ступень в облегчении симптомов и очень важная. До кремов и назначения лазерных процедур врач прежде всего посоветует убрать триггеры розацеа. Не все их знают, поэтому поначалу может быть непросто.
Лучший способ определить триггеры – познакомиться со списком самых частых и начать вести дневник. Национальное сообщество экземы советует вести его каждый день и отслеживать 6 основных пунктов:
- Погода. Поскольку ветер, жара и влажность обостряют розацеа, нужно поглядывать на прогноз погоды.
- Еда и напитки. Розацеа провоцируют острые блюда, вино, сидр, цитрусовые и другие продукты. Ваша цель – не исключить разом все радости жизни, а наблюдать, как на них отзывается кожа.
- Физическая активность. Интенсивные тренировки до пота и сбивчивого дыхания – триггеры розацеа. Если не хотите бросать спортзал – снижайте интенсивность и смотрите, в каком темпе ваша кожа не краснеет.
- Косметика и уход для лица. Любая косметика может повысить чувствительность кожи, так как не бывает гипоаллергенных средств. Стандартов, по которым средства так называют, нет. Тот же принцип работает и с розацеа.
- Назначения врача. Если вы лечите розацеа, то наверняка вам нужно ежедневно что-то мазать на кожу или пить. Ставьте в дневнике галочку о том, что не забыли это сделать.
- Состояние кожи. Укажите, как сегодня выглядит ваше лицо и есть ли какие-то изменения.
Избавиться от триггеров – значит держать болезнь под контролем. Кому-то достаточно выполнить этот этап, чтобы покраснение исчезло.
Лечение симптомов розацеа
Подбирать лечение розацеа должен врач-дерматолог с учётом ваших основных проблем с кожей. Препараты и процедуры могут меняться. Это зависит от симптомов розацеа или сопутствующих болезней. Например, нет ли у вас одновременно розовых угрей и акне.
Но мы можем перечислить несколько эффективных способов убрать симптомы розацеа из международных гайдлайнов.
Покраснения, прыщи и видимые сосуды. Почти все известные способы терапии розацеа эффективны при этих жалобах. Уменьшить их помогают мази с антибиотиком в составе – наиболее изучен и эффективен метронидазол. А ещё гели, способные сужать сосуды. Например, средство «Мирвазо» из аптеки. Также можно попробовать азелаиновую кислоту в большой концентрации. А вот ретиноиды работают при розацеа хуже. Доказательства эффективности при этой болезни скудные. Ещё помогает лазерная и световая терапия. Аппарат IPL – убирает красноту на 20% после первого применения. Но как часто повторять процедуру и надолго ли хватит эффекта – неясно. А лазер за три применения может полностью убрать красноту и сосудистую сетку. Эффект продлится около пяти лет.
Уплотнение кожи и разрастания на ней. А вот фиму убрать с лица можно c помощью фракционного CO2-лазера или хирургическим путём. Это работает и даёт результат в виде кожи без образований. Может хватить одной операции и поддерживающего лечения в виде кремов или таблеток, чтобы утолщения больше не появились. Но могут понадобиться и курсы лазерной терапии – всё зависит от тяжести состояния.
Воспаление глаз. Здесь лучше всего помогает уход за слизистой глаз и увлажнение каплями, а также приём системных антибиотиков. Их нужно не мазать, а пить.
Постоянное наблюдение у врача-дерматолога
Чтобы взять розацеа под контроль, нужно заручиться поддержкой специалиста. Это должен быть врач-дерматолог, который хорошо разбирается в вашей болезни и может подобрать эффективное лечение симптомов. Методы, описанные выше, ему положено знать.
Лечение симптомов розацеа – длительный процесс. Насколько он затянется, определяет врач. Возможно, вам нужно будет продолжать мазать или принимать препараты годами. А ещё бережно относиться к коже и ухаживать за ней, обращая внимание на триггеры.
Источник
