Что такое гипофиз и отек лица
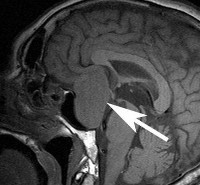
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет. Подавляющее большинство опухолей гипофиза составляют аденомы, которые подразделяются на несколько видов в зависимости от размеров и гормональной активности. Симптомы опухоли гипофиза представляют собой сочетание признаков объемного внутримозгового процесса и гормональных нарушений. Диагностика опухоли гипофиза осуществляется проведением целого ряда клинических и гормональных исследований, ангиографии и МРТ головного мозга.
Общие сведения
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет.
Гипофиз является железой внутренней секреции, осуществляющей регулятивно-координирующую функцию в отношении некоторых других эндокринных желез. Гипофиз расположен в ямке турецкого седла клиновидной кости черепа, анатомически и функционально связан с отделом головного мозга – гипоталамусом. Вместе с гипоталамусом гипофиз составляет единую нейроэндокринную систему, обеспечивающую постоянство гомеостаза организма.
В гипофизе выделяют две доли: переднюю – аденогипофиз и заднюю – нейрогипофиз. Гормонами передней доли, вырабатываемыми аденогипофизом, являются: пролактин, стимулирующий секрецию молока; соматотропный гормон, влияющий на рост организма через регуляцию белкового обмена; тиреотропный гормон, стимулирующий метаболические процессы в щитовидной железе; АКТГ, регулирующий функцию надпочечников; гонадотропные гормоны, влияющие на развитие и функцию половых желез. В нейрогипофизе образуются окситоцин, стимулирующий сократительную способность матки, и антидиуретический гормон, регулирующий процесс реабсорбции воды в канальцах почек.
Аномальное разрастание клеток железы приводит к образованию опухолей переднего или заднего отдела гипофиза и нарушению гормонального баланса. Иногда в область гипофиза прорастают менингиомы – опухоли мозговых оболочек; реже железа поражается метастатическими отсевами злокачественных новообразований других локализаций.
Опухоли гипофиза
Причины опухолей гипофиза
Достоверные причины развития опухолей гипофиза до конца не изучены, хотя известно, что некоторые виды новообразований могут быть обусловлены генетически.
В число факторов, предрасполагающих к развитию опухолей гипофиза, входят нейроинфекции, хронические синуситы, черепно-мозговые травмы, гормональные изменения (в том числе вследствие длительного применения гормональных препаратов), неблагоприятное воздействие на плод в период беременности.
Классификация опухолей гипофиза
Опухоли гипофиза классифицируются с учетом их размеров, анатомического расположения, эндокринных функций, особенностей микроскопического окрашивания и т. д. В зависимости от размера новообразования выделяют микроаденомы (менее 10 мм в максимальном диаметре) и макроаденомы (при наибольшем диаметре более 10 мм) гипофиза.
По локализации в железе различают опухоли аденогипофиза и нейрогипофиза. Опухоли гипофиза по топографии относительно турецкого седла и окружающих его структур бывают эндоселлярными (выходящими за границы турецкого седла) и интраселлярными (расположенными в пределах турецкого седла). С учетом гистологической структуры опухоли гипофиза подразделяются на злокачественные и доброкачественные новообразования (аденомы). Аденомы исходят из железистой ткани передней доли гипофиза (аденогипофиза).
По функциональной активности опухоли гипофиза делятся на гормонально-неактивные («немые», инсиденталомы) и гормонально-активные аденомы (вырабатывающие тот или иной гормон), которые встречаются в 75% случаев. Среди гормонально-активных опухолей гипофиза выделяют:
Соматотропинпродуцирующие аденомы:
- соматотропная аденома
- соматотропинома – опухоль гипофиза, синтезирующая соматотропин – гормон роста;
Пролактинсекретирующие аденомы:
- пролактиновая аденома
- пролактинома – опухоль гипофиза, синтезирующая гормон пролактин;
Адренокортикотропинпродуцирующие аденомы:
- кортикотропная аденома
- кортикотропинома – опухоль гипофиза, секретирующая АКТГ, стимулирующий функцию коры надпочечников;
Тиротропинпродуцирующие аденомы:
- тиротропная аденома
- тиротропинома – опухоль гипофиза, секретирующая тиротропный гормон, стимулирующий функцию щитовидной железы;
Фоллтропинпродуцирующие или лютропинпродуцирующие аденомы (гонадотропные). Эти опухоли гипофиза секретируют гонадотропины, стимулирующие функцию половых желез.
Гормонально-неактивные опухоли гипофиза и пролактиномы встречаются наиболее часто (в 35% случаев соответственно), соматотропинпродуцирующие и АКТГ-продуцирующие аденомы – в 10-15% случаев от всех опухолей гипофиза, другие виды опухолей образуются редко. По особенностям микроскопии различают хромофобные опухоли гипофиза (гормонально-неактивные аденомы), ацидофилиные (пролактиномы, тиротропиномы, соматотропиномы) и базофильные (гонадотропиномы, кортикотропиномы).
Развитие гормонально-активных опухолей гипофиза, продуцирующих один или несколько гормонов, может приводить к развитию центрального гипотиреоза, синдрома Кушинга, акромегалии или гигантизма и т. д. Повреждение гормонопродуцирующих клеткок при росте аденомы может вызывать состояние гипопитуаризма (гипофизарной недостаточности). У 20% пациентов отмечается бессимптомное течение опухолей гипофиза, которые обнаруживаются лишь при аутопсии. Клинические проявления опухолей гипофиза зависят от гиперсекреции того или иного гормона, размеров и скорости роста аденомы.
Симптомы опухолей гипофиза
По мере увеличения опухоли гипофиза развиваются симптомы со стороны эндокринной и нервной систем. Соматотропинпродуцирующие аденомы гипофиза приводят к возникновению акромегалии у взрослых пациентов или гигантизма, если они развиваются у детей. Пролактинсекретирующие аденомы характеризуются медленным ростом, проявляются аменореей, гинекомастией и галактореей. Если такие опухоли гипофиза продуцируют неполноценный пролактин, то клинические проявления могут отсутствовать.
АКТГ-продуцирующие аденомы стимулируют секрецию гормонов коры надпочечников и ведут к развитию гиперкортицизма (болезни Кушинга). Обычно такие аденомы растут медленно. Тиротропинпродуцирующие аденомы нередко сопровождают течение гипотиреоза (функциональной недостаточности щитовидной железы). Они могут вызывать упорный тиреотоксикоз, чрезвычайно устойчивый к медикаментозному и хирургическому лечению. Гонадотропные аденомы, синтезирующие половые гормоны, у мужчин приводят к развитию гинекомастии и импотенции, у женщин – к нарушению менструального цикла и маточным кровотечениям.
Увеличение размеров опухоли гипофиза ведет к развитию проявлений со стороны нервной системы. Поскольку гипофиз анатомически соседствует с перекрестом зрительных нервов (хиазмом), то при увеличении размеров аденомы до 2 см в диаметре развиваются зрительные нарушения: сужение полей зрения, отек сосочков зрительного нерва и его атрофия, ведущие к падению зрения, вплоть до слепоты.
Аденомы гипофиза больших размеров вызывают сдавление черепных нервов, сопровождающееся симптомами поражения нервной системы: головные боли; двоение в глазах, птоз, нистагм, ограничение движений глазных яблок; судороги; упорный насморк; деменцию и изменения личности; повышение внутричерепного давления; кровоизлияния в гипофиз с развитием острой сердечно-сосудистой недостаточности. При вовлеченности в процесс гипоталамуса могут наблюдаться эпизоды нарушения сознания. Злокачественные опухоли гипофиза встречаются крайне редко.
Диагностика опухолей гипофиза
Необходимыми исследованиями при подозрении на опухоль гипофиза являются тщательное офтальмологическое и гормональное обследования, нейровизуализация аденомы. Исследование мочи и крови на содержание гормонов позволяет установить вид опухоли гипофиза и степень ее активности. Офтальмологическое обследование включает оценку остроты и полей зрения, позволяющих судить о вовлеченности в процесс зрительных нервов.
Нейровизуализацию опухоли гипофиза позволяет осуществить рентгенография черепа и зоны турецкого седла, МРТ и КТ головного мозга. Рентгенологически могут определяться увеличение размеров турецкого седла и эрозия его дна, а также увеличение нижней челюсти и пазух носа, утолщение костей черепа, и расширение межзубных промежутков. С помощью МРТ головного мозга возможно увидеть опухоли гипофиза диаметром менее 5 мм. Компьютерная томография подтверждает наличие аденомы и ее точные размеры.
При макроаденомах ангиография сосудов головного мозга указывает на смещение сонной артерии и позволяет дифференцировать опухоль гипофиза с внутричерепной аневризмой. В анализе спинномозговой жидкости может определяться повышенный уровень протеинов.
Лечение опухолей гипофиза
На сегодняшний день в лечении опухолей гипофиза эндокринология применяет хирургический, лучевой и лекарственный методы. Для каждого вида опухолей гипофиза существует специфический, наиболее оптимальный вариант лечения, который подбирается эндокринологом и нейрохирургом. Наиболее эффективным считается хирургическое удаление опухоли гипофиза. В зависимости от размеров и локализации аденомы проводится либо ее фронтальное удаление через оптический прибор, либо резекция через клиновидную кость черепа. Оперативное удаление опухолей гипофиза дополняется лучевой терапией.
Гормонально-неактивные микроаденомы лечатся с помощью лучевой терапии. Проведение лучевой терапии показано при наличии противопоказаний к оперативному лечению, а также пожилым пациентам. В послеоперационном периоде проводится гормонозаместительная терапия (кортизоном, тиреоидными или половыми гормонами), при необходимости – коррекция электролитного обмена и инсулинотерапия.
Из лекарственных препаратов используют агонисты дофамина (каберголин, бромокриптин), вызывающие сморщивание пролактин- и АКТГ-секретирующих опухолей гипофиза, а также ципрогептадин, понижающий уровень кортикостероидов у пациентов с синдромом Кушинга. Альтернативным методом лечения опухолей гипофиза является замораживание участка ткани железы при помощи зонда, введенного через клиновидную кость.
Прогноз при опухолях гипофиза
Дальнейший прогноз при опухолях гипофиза во многом определяется размерами аденом, возможностью их радикального удаления и гормональной активностью. У пациентов с пролактиномами и соматотропиномами полное восстановление гормональной функции наблюдается в четверти случаев, при адренокортикотропинпродуцирующих аденомах – в 70-80% случаев.
Макроаденомы гипофиза размером более 2 см полностью удалить невозможно, поэтому возможны их рецидивы в течение 5-летнего срока после операции.
Источник
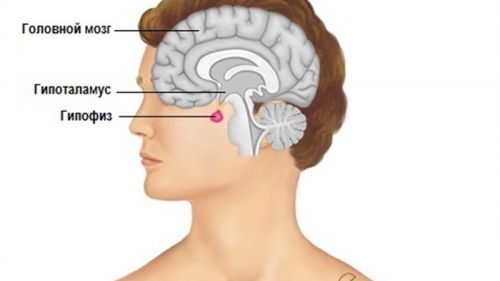
Гипофиз (питуитарная железа, нижний мозговой придаток) – железа внутренней секреции, расположенная у основания головного мозга. Этот орган размером с горошину можно назвать «мозговым центром» всей эндокринной системы нашего организма.
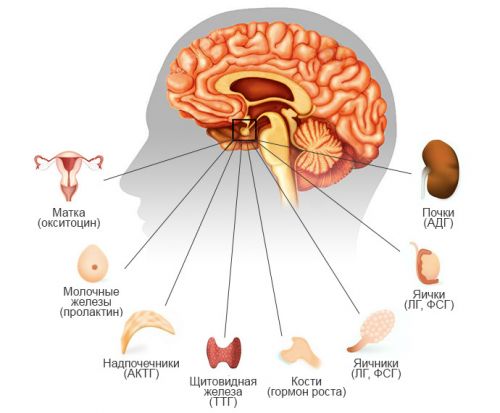
Гормоны гипофиза воздействуют на другие эндокринные железы, по необходимости активизируя или снижая их активность, а сам он контролируется гипоталамусом. Таким образом оба органа составляют единую гипоталамо-гипофизарную систему, которая регулирует работу щитовидной, половых, молочной желез, надпочечников, а также влияет на рост клеток, особенно костной ткани, сокращение гладкой мускулатуры (матка у женщин), водный баланс организма.
Большая часть гипофизарных гормонов представляет собой пептиды и полипептиды.
Где находится гипофиз
Само название «нижний мозговой придаток» говорит о том, что орган находится в нижней части мозга, являясь его отростком. Расположен он у основания мозга, а если брать черепную коробку в целом, – в ее центральной части. Сверху находится гипоталамус.

Размещается питуитарная железа в костном кармане, который называется турецким седлом. Обычно она заполняет весь объем турецкого седла, но в некоторых случаях может занимать только половину. Или же наоборот – при гипертрофии выходить за верхние границы костного кармана.
Строение и физиология
Размер гипофиза невелик – его нормальная высота колеблется от 3 до 8 мм, ширина – от 10 до 16 мм, а весит он не более 1 грамма. Снизу, сзади и спереди орган защищен костью турецкого седла, а сверху прикрыт диафрагмой, которая имеет отверстие. Через отверстие питуитарная железа соединяется с гипоталамусом достаточно тонкой ножкой, напоминая таким образом, висящую на черенке, маленькую вишню.
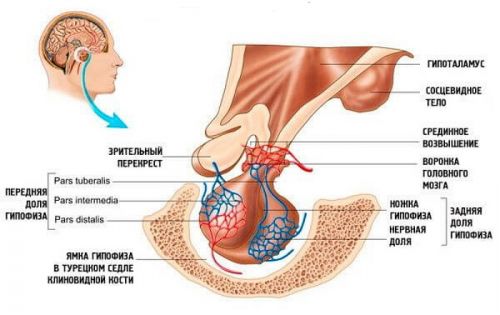
Гипофиз имеет овальную форму и состоит из двух неравных по размеру, разных по структуре, а также происхождению, долей – передней и задней.
Также имеется очень маленькая средняя доля (вставочная), по происхождению относящаяся к передней, в которой вырабатывается бета-меланоцитостимулирующий гормон.
Аденогипофиз
Передняя доля называется аденогипофизом. На него приходится примерно ¾ от всего объема нижнего мозгового придатка. Аденогипофиз состоит из железистых клеток, которые продуцируют так называемые тропные гормоны, контролирующие активность периферических эндокринных желез.
Виды тропных гормонов:
- соматотропные – воздействуют на ткани организма;
- тиреотропные – на щитовидную железу;
- лактотропные – молочную железу;
- кортикотропные – надпочечники;
- гонадотропные – половые железы (гонады).
Кроме того, в передней доле находятся так называемые нулевые клетки, которые не участвуют в гормонообразовании. Их функция до конца не изучена.
Нейрогипофиз
Задняя доля называется нейрогипофизом. Она не продуцирует гормоны, а накапливает нейропептиды, синтезированные в гипоталамусе, – окситоцин и вазопрессин, после чего они активируются и направляются в кровяное русло.
Влияние гипоталамуса
Гипоталамус сканирует активность эндокринных органов и некоторые другие процессы организма. Затем дает команду питуитарной железе «подстегнуть» или «придержать» работу органов-мишеней. Для самого гипоталамуса органом-мишенью служит гипофиз.
Свой контроль гипоталамус осуществляет при помощи нейросекреторных клеток. Они вырабатывают рилизинг-гормоны, которые регулируют функцию передней доли, а также окситоцин и вазопрессин.
Через ножку питуитарной железы проходят кровеносные сосуды и нервные волокна (аксоны). Рилизинг-гормоны попадают из гипоталамуса в аденогипофиз с кровотоком. Окситоцин, вазопрессин переносятся в нейрогипофиз по аксонам через нейроимпульсы.
Функции гипофиза
Он контролирует работу периферических эндокринных желез, а те регулируют функции всех остальных органов. То есть опосредованно нижний мозговой придаток влияет на все процессы организма, поэтому его называют главной железой.
За что отвечает гипофиз:
- баланс и скорость метаболических процессов;
- созревание и рост тканей;
- работа сердечно-сосудистой системы;
- иммунитет;
- способность к зачатию, вынашиванию, вскармливанию;
- водно-солевой баланс;
- стрессоустойчивость и адаптивность организма.
Кроме того, «главная железа» оказывает влияние на эмоциональный фон, материнские чувства, умение распознавать чужие эмоции, за которые отвечает нейропептид окситоцин.
Какие гормоны вырабатывает гипофиз
Как мы уже знаем, его секреторная функция приходится на аденогипофиз. Он вырабатывает так называемые тропные гормоны, каждый из которых, воздействуя на орган-мишень или ткань-мишень, регулирует их работу.
Гормоны передней доли гипофиза:
- Соматотропный (СТГ) или гормон роста. Усиливает процессы синтеза белка, образования глюкозы и распада жиров. Регулирует рост и физическое развитие, влияет на форму тела, стимулируя рост мышечной ткани и уменьшая долю жировой.
- Тиреотропный (ТТГ). Контролирует рост щитовидной железы и секрецию тиреоидных гормонов Т3 и Т4.
- Гонадотропные (лютеинизирующий ЛГ, фолликулостимулирующий ФСГ). Органы-мишени – яичники у женщин и яички у мужчин. Отвечают за процесс овуляции, выработку спермы, синтез тестостерона, эстрогена и прогестерона.
- Адренокортикотропный (АКТГ). Воздействует на надпочечники, регулируя выработку кортизола и других активных веществ, которые они вырабатывают.
- Лактотропный (пролактин). Регулирует выработку молока молочной железой.
Аденогипофиз вырабатывает некоторые другие активные вещества – энкефалины, эндорфины, бета-меланоцитостимулирующий гормон (отвечает за потемнение кожи под воздействием ультрафиолета).
Гормоны задней доли:
- Окситоцин. Вызывает сокращение матки после родов, а также мышц молочных протоков, вызывая выделение молока и продвижение его к соску («прибытие молока»). Окситоцин называют гормоном объятий, так как он отвечает за чувства привязанности, доверия и спокойствия у обоих полов.
- Вазопрессин. «Следит» за количеством выводимой почками мочи и чувством жажды, поддерживая таким образом водный баланс.
Напомним, что окситоцин и вазопрессин синтезируются в гипоталамусе, а в нейрогипофизе депонируются, высвобождаются и направляются к органу-мишени.
Гормоны гипофиза и их функции – таблица
| Гормон | Орган-мишень |
| Соматотропный | Ткани (мышцы, кости) |
| Тиреотропный | Щитовидная железа |
| Лютеинизирующий ЛГ, фолликулостимулирующий | Яичники, яички |
| Адренокортикотропный | Надпочечники |
| Пролактин | Молочные железы |
| Окситоцин | Гладкая мускулатура матки и молочных протоков |
| Вазопрессин (антидиуретический гормон) | Почки |
| Бета меланоцитостимулирующий | Кожа |
| Эндорфины | Головной мозг, иммунная система |
| Энкефалины | Головной мозг, иммунная система |
Болезни гипофиза
Опухоли
В большинстве случаев расстройства гипоталамо-гипофизарной системы бывают вызваны доброкачественными новообразованиями. Чаще всего, аденомой.
Для гипоталамо-гипофизарных опухолей характерны: головные боли, расстройство аппетита, жажда, частичное или полное выпадение половины поля зрения.
Гипофизарное новообразование может, как усиливать работу тропных желез, так и подавлять, сдавливая определенные зоны. Существуют опухоли, которые сами обладают гормоносекретирующим действием. Таким образом развиваются эндокринные расстройства, связанные с избыточной или недостаточной стимуляцией органов-мишеней.
Иногда процесс протекает бессимптомно, и опухоль обнаруживается случайно при выполнении КТ или МРТ головного мозга.
Лечение болезней, спровоцированных новообразованием питуитарной железы, зависит от типа вызванного им эндокринного расстройства. Но во всех случаях стараются устранить причину – удаляют аденому или подавляют ее активность.
Эндокринные заболевания, связанные с нарушением работы гипофиза
Характер болезни зависит от того, какие органы-мишени страдают от патологической деятельности железы. Чаще всего, нарушения затрагивают одну или две функции. Но встречается и снижение активности всей передней доли, которое называется генерализованным гипопитуитаризмом.
Рассмотрим несколько гормонов и заболевания, которые возникают при нарушении их выработки.
Соматотропин (СТГ)
Мишень соматотропина – ткани организма, особенно хрящевые и костные. При расстройстве его секреции нарушается рост костей, мышц и других тканей.
Возникают такие заболевания:
- Гигантизм. Развивается, если соматотропина вырабатывается слишком много у подростков (примерно до 20 лет). Пока зона роста на концах костей не закрыта, они начинают усиленно расти в длину. Рост взрослого человека с гигантизмом превышает 195 см, длина конечностей увеличена. Быстро растет и мышечная масса, требуя усиленного кровоснабжения. Как правило, сердце «не успевает» за таким бурным ростом, что приводит к сердечно-сосудистым заболеваниям. Также для гигантизма характерно недоразвитие половых органов.
- Акромегалия. Чаще возникает у людей 30-50 лет. Повышенная выработка СТГ в этом возрасте не влияет на рост человека, потому что зона роста кости к этому времени уже закрыта. Так как костная масса не может увеличиваться в длину, она разрастается вширь, вызывая утолщения и деформации частей тела, особенно конечностей. Огрубевают черты лица, челюсть становится массивной. Также грубеет и темнеет кожа, может вырасти язык. Из-за утолщения хряща гортани появляется охриплость голоса. Сердце также увеличивается, вследствие чего развивается сердечная недостаточность. Характерно снижение зрения. Эти изменения развиваются медленно, поэтому долго остаются незаметными.
- Нанизм (низкорослость). Возникает в детстве при недостатке гормона роста. Признак нанизма у мужчин – рост не более 130 см, у женщин – не более 120 см. У людей с низкорослостью детские пропорции, снижена мышечная масса, кожа часто бывает сухой, бледной, склонной к раннему старению. Скелет окостеневает медленно. Смена молочных зубов происходит поздно. Половая функция может оставаться сохранной, а может быть нарушена.
Дефицит СТГ у взрослых людей может вызывать повышенную утомляемость, но чаще он не диагностируется.
Пролактин
Гиперсекреция пролактина приводит к аменорее (отсутствию менструаций) у женщин и нарушению эректильной функции у мужчин, галакторее – выделению молока у мужчин, а также у женщин вне периода лактации.
Пониженный уровень пролактина достаточно редкое явление. Может вызывать головные боли, бесплодие, выкидыши на ранних сроках, нехватку молока, эмоциональные расстройства.
Адренокортикоидный гормон (АКТГ)
Избыточная выработка АКТГ, органом-мишенью которого являются надпочечники, ведет к болезни Иценко-Кушинга. Проявляется она одноименным синдромом.
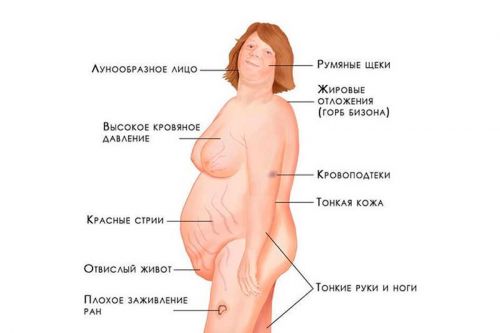
Синдром Иценко-Кушинга – комплекс симптомов, вызванный избытком кортикоидных гормонов в крови. Симптомы: отечное «лунообразное» лицо, ожирение верхней части тела при тонких конечностях, уменьшение мышечной массы, истонченность кожи, растяжки, склонность к синякам. Типичны остеопороз, нарушение толерантности к глюкозе, гипертония.
Дефицит АКТГ вызывает вторичную недостаточность надпочечников (нехватку кортикоидов). Симптомы: слабость, резкое похудание, боли в животе, тошнота, понос, рвота, снижение уровня глюкозы в крови, низкое давление, непереносимость инфекций и стрессов. При значительной надпочечниковой недостаточности может развиться кома.
Тиреотропный гормон (ТТГ)
При снижении ТТГ падает продукция Т3 и Т4, и развивается вторичный гипотиреоз – недостаточность щитовидной железы. При первичном гипотиреозе, вызванном проблемами самой щитовидной, уровень ТТГ, наоборот, – растет, чтобы «подстегнуть» ее активность. Вторичный гипотиреоз сам по себе встречается достаточно редко. Обычно он сопровождается другими нарушениями эндокринных желез, регулируемых гипоталамо-гипофизарной системой. Например, расстройством функции надпочечников.
Симптомы гипотиреоза: ожирение, отечность, брадикардия, сонливость, гипотония, непереносимость холода, скудные месячные или их отсутствие.
При ТТГ-секретирующих опухолях гипофиза может наблюдаться активизация функции щитовидной железы – гипертиреоз, при котором происходит патологическое ускорение обменных процессов. Симптомы гипертиреоза: тахикардия, одышка, бессонница, перевозбуждение, резкое снижение веса, тремор.
Антидиуретический (АДГ)
При дефиците вазопрессина в крови развивается центральный несахарный диабет. Снижается способность почек к реабсорбции (обратному всасыванию жидкости). Это провоцирует массированное выделение мочи – 3-30 л в сутки, а также никтурию (учащенное ночное мочеиспускание). Такое состояние грозит обезвоживанием.
Повышенное образование вазопрессина ведет к синдрому неадекватной выработки АДГ – пониженному уровню натрия в сыворотке крови. Его проявления: сонливость, спутанность сознания, изменение поведения. Значительное падение натрия грозит ступором, судорогами и комой.
Болезни неопухолевой природы
Синдром Шиена
Это тотальное снижение функции аденогипофиза (генерализованный гипопитуитаризм), который возникает в послеродовой период из-за некроза гипофиза. Некроз развивается из-за осложненных родов с обильными кровотечениями, в результате которых снижается объем циркулирующей крови и падает артериальное давление.
При синдроме Шиена лактация не наступает, у родильницы наблюдается истощение, возможно выпадение волос на лобке и в подмышечных впадинах.
Апоплексия гипофиза
Кровоизлияние в питуитарную железу (геморрагический инфаркт) или в ее аденому. Проявляется острой головной болью, выпадением полей зрения, тугоподвижностью шеи, параличом глазодвигательных мышц, сонливостью. Резко развивается генерализованный гипопитуитаризм, что может привести к сосудистому коллапсу и коме из-за недостатка кортизола.
Синдром пустого турецкого седла
Диагностируется при выполнении МРТ, когда в турецком седле не визуализируется гипофиз. Это происходит из-за заполнения турецкого седла спинномозговой жидкостью, которая распластывает питуитарную железу по его стенкам. Чаще всего, развивается у женщин, склонных к ожирению и гипертонической болезни.
Гипофизарная функция у людей с этим синдромом может быть сохранной, но также встречается гипопитуитаризм. Пациенты могут жаловаться на головную боль, а также зрительные расстройства. При синдроме турецкого седла могут наблюдаться небольшие новообразования, продуцирующие соматотропин, пролактин или адренокортикотропный гормон.
Источник
