Антибиотик при отеке мягких
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
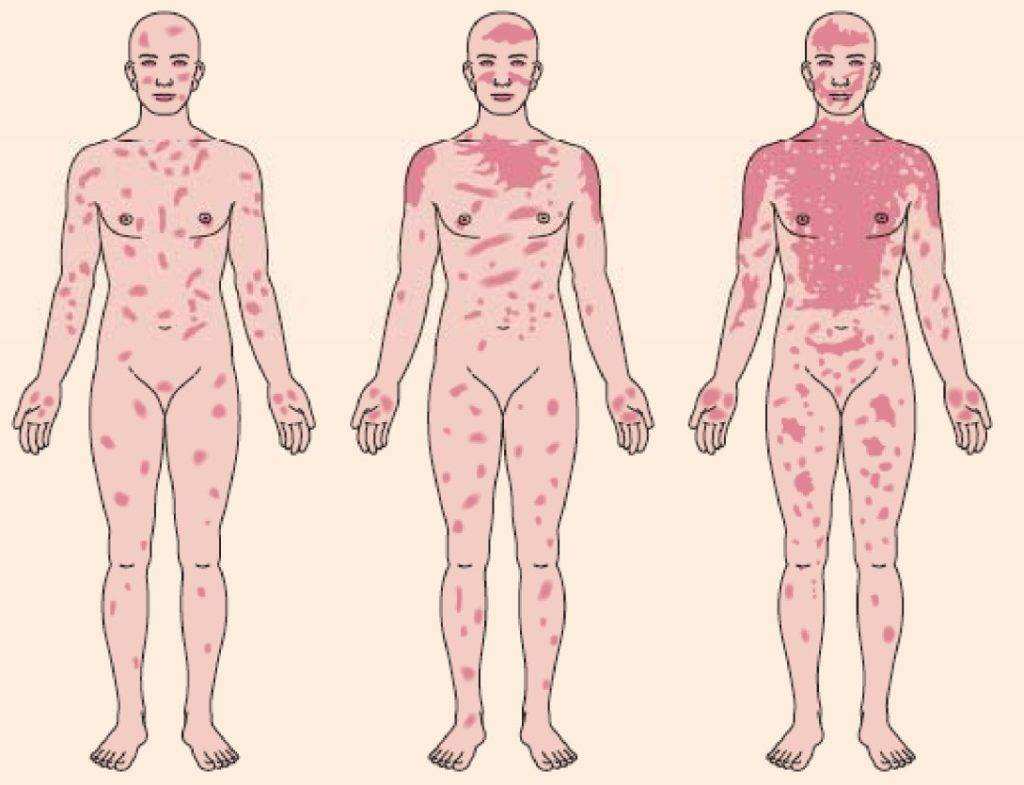
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
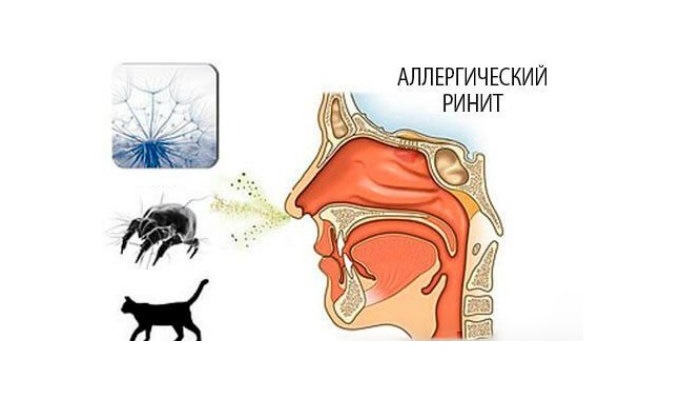
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.

Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
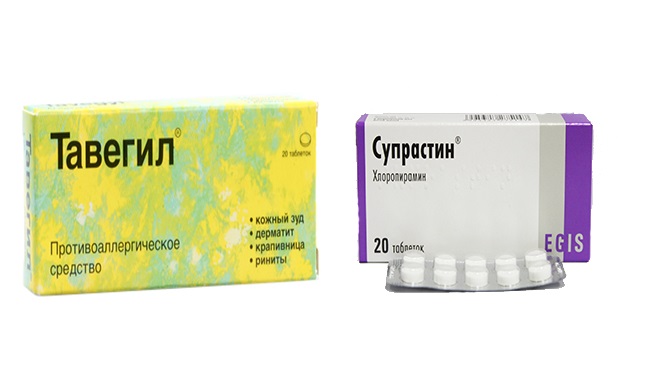
При аллергической реакции принимают следующие виды лекарств:
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник
Марина Киселёва, Мужчина, 3 года
Здравствуйте, Иван Васильевич! Сыну 3 года, в сад ещё не ходим, но умудряемся “цеплять” вирусы довольно часто. В настоящее время имеем: аденоиды 2 степени. Гипертрофия небных миндалин 1 степени. Острый ринит. 30 мая в очередной раз резко поднялась температура (накануне заметила красное горло, красное частенько), поехали к лору, чтобы исключить ангину, диагноз поставили ОРВИ. Течение болезни было очень тяжелым (температура до 39,7 поднималась), сбивалась очень медленно, жаропонижающих хватало на 4 часа. Других симптомов кроме температуры не было. Лечила: орвирем, ирс19, зодак, нурофен. 1 июня педиатр после осмотра спящего сына назначила нам сумамед 5 мл х 1р/д – 3 дн. (с учётом что ребёнок вообще никогда не принимал антибиотики) и после него синупрет 15 кап х 3р/д – 10 дн. С антибиотиками я повременила и на утро следующего дня температура была уже 37,5 и дальше выше не поднималась. Что пугает? Впервые сын во время болезни и уже ПОСЛЕ температуры (2 числа) пожаловался на боли в ногах (боюсь за осложнения). Также после того как перестала подниматься температура, ребёнок начал жутко храпеть (вдыхал носом с храпом, выдыхал со свистом), рот был закрыт, голова приподнята на подушке. Я так поняла что частый и знакомый нам отёк носоглотки. Вот тоже проблема не знаю как его снимать? Из подручного что было дома попробовала – промывать аквалором и через минут 10 капли виброцил. При этом при промывании ничего не отходило. Сопли постоянно внутри, стекают по задней стенке, ребёнок хрюкает только и не может дышать. Вроде полегче сначала показалось, а сегодня 3 числа обнаружила сыпь на подбородке. Поняла что на виброцил, т.к. он содержит финилэфрин (как я позже прочла), а на полидексу с фенилэфрином уже подтверждали аллергическую реакцию в виде “горящих щек”. В общем ещё и аллергик ребёнок(((. Сегодня сдали общий анализ крови и мочи (приложу). Правильно ли я делаю что стараюсь воздерживаться от антибиотиков с нашими диагнозами по части отоларингологии? И может ли завышенный показатель соэ свидетельствовать о как раз аллергии в момент сдачи на виброцил? СОЭ (по Вестергрену) – 17 мм/час
В применении антибиотиков судя по результатам анализа крови смысла никакого нет – нейтрофилы там на нижней границе нормы, а лимфоциты на верхней, что говорит не о бактериальной, а о вирусной инфекции. Но системное лечение из-за высокой СОЭ (это показатель воспаления) вам провести все же надо. ОРВИрем здесь поможет вряд ли – это прекратится, специально разработанный для лечения эпидемического гриппа и только его. Вам же будут нужны препараты интерферона (свечи Виферон или генферон лайт) два раза в день в течение 5-10 дней. Доза 125-150 000 МЕ, кратность применения два раза в день. После 5-го дня лечения вне зависимости от состояния ребенка вам нужно будет повторить общий анализ крови с лейкоцитарной формулой.
Марина Киселёва
Здравствуйте, Иван Васильевич! Подскажите пожалуйста, возможно ли заменить свечи на интерферон в таблетках (начала давать анаферон, не знаю дозировку и срок лечения). В ближайшее время приобретём ингалятор (изучаю сейчас их разновидности в зав-ти от размера частиц). В первый день болезни у сына взяли ряд анализов, обнаружили цмв и золотистый стафилококк по мазку из зева (приложу), также сделали эндоскопическую визуализацию. Кровь, мочу и фадиотоп детский мы сдавали в субботу (3 июня), последнее повышение температуры было в пятницу (2 июня) утром…если это важно. В анализе мочи также не уместила обнаружили немного бактерий. Фадиотоп детский – 0.21 кЕ/л. И ещё, Иван Васильевич подскажите пож-та: сын вечером сильно упал и ударился носом. Шёл из кухни и не вписался в дверной проём комнаты. Взяла на руки, немного текла кровь из носа, долго успокаивала, нос и верхняя губа опухли. Потом уснул. Боюсь смещения перегородки. Прям навалилось всё на нас одновременно(((
К сожалению, таблетированного виферона просто не существует, да и препаратов интерферона в таблетках тоже. Единственная альтернатива виферону – это интерферон в инъекциях, так что при выборе между свечами и инъекциями выбор по-моему очевиден. Анаферон я не упоминаю, потому что этот препарат теоретически повышает уровень собственного интерферона, а практически просто не работает никак. Золотистый стафилококк является нормальным обитателем кожных покровов, так что рассматривать его как причину ваших проблем не стоит – скорее всего он выявлен просто из-за не очень корректного взятия мазка – медсестра или врач просто случайно задели кожу. В вашем случае золотистый стафилококк проблемой не является, вам лучше обратить внимание на выявленный ЦМВ, из-за которого к свечам виферон придется добавить еще и ацикловир по 100 мг 5 (!) раз в день – препарат очень быстро выводится и реже давать его не имеет смысла. Курс ацикловира и виферона нужно проводить не менее чем в течение 10 дней, а по окончании курса ацикловира вам придется пересдать мазок из зева на обнаружение ДНК ЦМВ для контроля эффективности лечения. Что касается травмы носа, то если удар пришелся под определенным углом, то впоследствии у вас действительно может сформироваться искривление перегородки, так что вам сейчас из-за этой травмы предстоит очередной визит к ЛОР-врачу для осмотра
Марина Киселёва
Иван Васильевич, сходили с утра к ЛОР-врачу в отделение. Посмотрел расширителем нос, сказал ушиб, ничего не делать. Визуально конечно прям лицо изменилось(((, опухло с одной стороны больше. Может к другому ещё врачу сходить? Даже не знаю…За Ваши рекомендации большое Вам спасибо!!!
Думаю, что следует сходить к другому врачу – нужно внимательно осмотреть нижнюю часть передних отделов перегородки носа, где и случаются повреждения, приводящие потом к искривлению перегородки. У врача следует спросить в каком состоянии премаксилла (это косточка, которая и ломается в первую очередь). Если доктор не знает, что это такое, действительно нужно идти к другому врачу
Марина Киселёва
Иван Васильевич, подскажите а если только в июле хороший лор в нашем районе выйдет с отпуска, не будет ли поздно нам?
На самом деле будет не поздно. Учитывая, что в таком возрасте с перегородкой мало что можно сделать вообще, врач только опишет ситуацию и предположить, будет ли перегородка искривлена в дальнейшем
Марина Киселёва
Спасибо Вам большое! Сходим к нему обязательно. Свечи генферон лайт сейчас ставим. А вот по поводу цмв можете ещё подсказать…прочла что ацикловир будет неэффективен. Цитомегаловирус (5 тип) – это ганцикловир, валганцикловир и фоскарнет.
Препараты очень тяжело переносятся, токсичны и поэтому назначаются в тех случаях, когда эта инфекция непосредственно угрожает жизни или может вызвать необратимые инвалидизирующие изменения. Это три основные группы пациентов:
• С ВИЧ инфекцией.
• После трансплантации органов, получающие иммуносупрессоры.
• Новорожденные с манифестной ЦМВ-инфекцией (менингоэнцефалит, ретинит, гепатит, пневмонит)
В остальных случаях лечение ЦМВ-инфекции не требуется. Может сначала сдать количественный анализ крови?
Во-первых, начинать нужно с количественного анализа крови, это правда. Во-вторых, по всей вероятности вы нашли где-то в сети вольное изложение описания лечения цитомегаловирусной инфекции из книжки “Клиническая фамакология по Гудману и Гилману”, вышедшей в русском переводе в 2006 году, причем автор статьи изрядно переврал все, что в этой книжке написано. В третьих, посмотрите сами ваше же описание проблемы в начале нашей с вами переписки (” сад ещё не ходим, но умудряемся “цеплять” вирусы довольно часто. В настоящее время имеем: аденоиды 2 степени. Гипертрофия небных миндалин 1 степени. Острый ринит. 30 мая в очередной раз резко поднялась температура (накануне заметила красное горло, красное частенько”). Вы сами сможете после такого сказать, что “лечение не требуется”?
Марина Киселёва
Иван Васильевич, здравствуйте! Кровь ещё не успели сдать на количественный анализ цмв, как сын снова заболел(((. Только забрала заказанный ингалятор и сегодня утром у сына 37,4, нос заложен был накануне сильно и в общем такая температура весь день от 37,1 до 37,4 так и уснул. Подышали сегодня физраствором впервые 2 раза, вот должен ЛОР хороший выйти из отпуска пойдём к нему. На счёт натрия хлорида вычитала вот: 0,9% (физраствор) применяется для увлажнения слизистых оболочек, смягчения, снимает раздражение. 2 % гипертонический раствор – разжижает слизь, способствует ее лучшему отделению, снимает отек. У нас чаще отёк получается, значит нам более показан 2% раствор? И ещё подскажите пожалуйста какой анализ сдаётся на ЦМВ? ЦМВ LgG и ЦМВ LgM нужно сдать? Ещё есть смотрю авидность LgG. Вся кровь из вены(((, мы недавно только из-за назначенного фадиотопа детского (3 июня) из вены сдали (так кричал сын), стресс был, да и после всех этих мазков и эндоскопической визуализации врачей теперь опасается. Там получилось что не предоставили мне возможность заранее ребёнка подготовить к этим процедурам, начали просто всё делать на месте и обошлось нам недешево тогда(((. И ещё скажите пож-та как часто можно интерфероном дышать? И эффект его только при ОРВИ?
Гипертонический раствор соли лучше не применять через ингалятор – лучше купить спрей аквамарис стронг, а ингалятор от такого раствора очень быстро перестанет работать. Ингаляции с интерфероном можно делать очень часто, и не только при ОРВИ, но и при хронических вирусных инфекциях в составе комплексного лечения. Наконец, вам нужно сдавать IgG и IgM к цитомегаловирусу (причем сдавать можно и во время болезни), а вот авидность сдавать ни к чему – в основном этот показатель показывает давность инфекции, а это нам в подборе лечения не поможет никак
Марина Киселёва
Иван Васильевич, здравствуйте! Я вообще в тупике, не знаю что нам делать. 8 июля (через неделю после моего последнего поста Вам) мы идём к педиатру, иммунологу-аллергологу…там она осматривает ребёнка, выслушивает меня и говорит: убираем все противовирусные препараты и гипферон и т.п., даём организму самостоятельно бороться с инфекцией. Пересдаем СРОЧНО мочу (в прошлый раз очень плохая была), кровь (причём сказала лучше авидность сдать), посев из зева на флору (с чувст. к бактериофагам), иммунограмму и к лору направляет. Лечить ребёнка назначает только препаратом КИП во флаконах 1 р/д утром на тощак 5 дн. Отек наш снупом снимать до 5 р/д, причём сначала снуп, а потом промывать через 15-20 мин. аквалор софт к примеру. Сироп солодки по 1 ч.л. 3 р/д пить при болезни даже если нет кашля. Увлажнитель 70-80%, питье 900 мл на наши 15 кг веса и ВСЁ!!! Ушла я вся в раздумьях и мягко говоря в шоке…Ингаляции ещё сказала не нужны, опустим всё ими в нижние дыхат.пути. К вечеру этого же дня у сына: сильный отек носоглотки, спать не можем, дышать не можем, стонет, плачет, храпит, никто не спит. Даю зодак, снуп, лизобакт…далее идём сегодня к ЛОРу с последними анализами нашими. Перед осмотром даю описание эндоскопии. Там написано: хоаны слева и справа обтурированы аденоидными вегетациями 2/3 просвета, слизистая оболочка аденоидных вегетаций розовая, сосудистый рисунок не выражен, при зондировании не кровоточит, крипты свободные, устья слуховых труб справа не визуализируются, закрыта аденоидными вегетациями, слева – частично обозрима. Врач прочёл, осмотрел ребёнка и рекомендовал аденотонзиллотомию (миринготомию слева). Со списком на сдачу анализов к операции мы пошли домой. В четверг записаны к другому ЛОРу, что он скажет…Скажите пожалуйста что Вы думаете? Педиатр, кстати, та мне написала в ответ: просанировать очаги инфекции можно и антибиотиками. Но абсолютных показаний к ним нет. Ваш антибиотик супракс по 5 мл в сутки 7 дн. И ещё раз подчеркнула что нет показаний!!! Я сегодня с сыном шла на осмотр с надеждой что действительно антибиотики уже пусть назначит, пропьём и легче будет…а он нам вон чего…(((((((
Назначения иммунолога и педиатра более чем странные. Я думаю, что вам придётся искать другого иммунолога. А с операцией вам будет лучше подождать
Марина Киселёва
Иван Васильевич, я в замешательстве. Второй ЛОР нам тоже говорит аденотомия только в Вашем случае. Оба даже никакого лечения не назначают, смысла говорят нет, разрослись аденоиды так что лечение уже не поможет. Я не знаю…видимо упустила я какой-то момент у ребёнка когда раньше нужно было что-то делать. В начале июня мы перенесли ОРВИ 3 суток с температурой по 40, но больше никаких симптомов не было…потом в середине месяца удар носом был (когда упал сын), потом через неделю я ингалятор купила…уже думаю не может быть из-за него ли…хуже я им сделать не могла? Дышали только физраствором, и через неделю отек этот. Очень резко всё у нас. На сентябрь ещё путёвку взяла в Турцию, просто не представляю как лететь нам. А если отит? Чем лечить? И как сейчас подскажите мне ПОЖАЛУЙСТА снять отек можно. Врачи эти оба ничего не назначили, считают бесполезно уже. Даю зиртек 2 р/д, снуп до 5 р/д, мирамистин, лизобакт. Поедем к другому ещё ЛОРу.
На самом деле все перечисленные вопросы к сожалению требуют только очной консультации. Могу сказать что было ошибкой пренебрегать лечением антибиотиками и противовирусными средствами, отдавая предпочтение физраствору в ингаляциях и теплому питью. Вы не виноваты – назначения врачей в вашем пересказе выглядят исключительно безграмотными. Я к сожалению в вашей ситуации могут помочь только на очной консультации.
Марина Киселёва
Иван Васильевич, добрый день! Сдали мы количественный анализ на цитомегаловирус, а также пересдали мочу. Посмотрите пож-та. У сына после снупа стали наружу выходить сопли. Подскажите это хорошо? И также стала я делать ему капли сама. Нам их в 1 год лор рекомендовала, она тогда впервые нам правильный диагноз и поставила.
Капли должны помочь, к анализу мочи претензий нет, и то, что на фоне снупа выходят сопли, это хорошо. А вот по серологии у вас хроническая ЦМВ инфекция вне обострения. И пока вы не найдёте адекватного иммунолога, все остальные консультации будут бесполезны
Марина Киселёва
Иван Васильевич, здравствуйте! Дождались мы ЛОРа с отпуска, проверили наконец-то слух ребёнку, всё в порядке! Сказал что конечно велика вероятность аденотомии, но пока предложил наблюдать. Аденоиды 2-3 степени в спокойном периоде. В сентябре приехать как в сад пойдём, подкорректирует лечение. Сейчас отдыхать, оставил только авамис. Готовимся к поездке на море, сдали вчера общий анализ крови (приложу). Что-то моноциты и лимфоциты повышенные меня смущают. Не можем ли заболевать снова?(((
Кроме высоких лимфоцитов и моноцитов у вас ещё и низкие нейтрофилы, что почти впрямую указывает на хроническую вирусную инфекцию вне обострения. Так что нам придется возвращаться к вопросу о хронической вирусной инфекции
Марина Киселёва
Да, тоже заметила(((! То есть это цитомегаловирус даёт о себе знать? Это ацикловир по 100 мг 5 (!) раз в день? Или снова пересдавать нужно нам ЦМВ количественно?
Сначала нужно сделать мазок из зева на обнаружение ДНК цитомегаловируса. Если там будет отрицательный результат, ацикловир не нужен
Марина Киселёва
Но тогда же мы так и не пропили ацикловир в итоге. В мазке он был обнаружен, а в крови вне обострения (приложу снова). Сейчас что-то может измениться?
Консультация врача педиатра на тему «Стоит ли давать антибиотики при ОРВИ Как снять отёк слизистой носа» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Источник
