Аллергический отек губы мкб
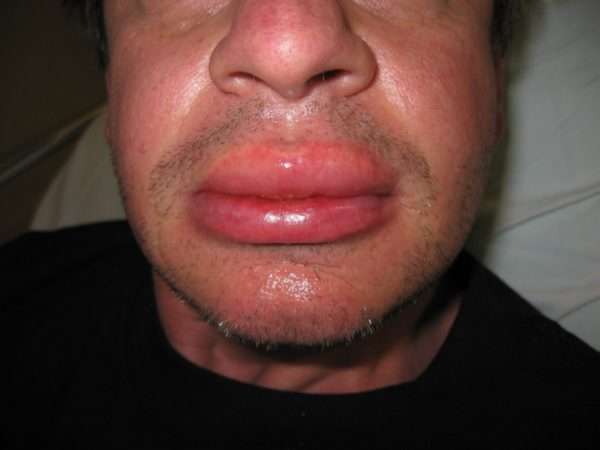
 Ангионевротический отек — опасная реакция для жизни человека, которая может привести к летальному исходу. Почему у человека может возникнуть отек лица, губ, языка и другие ангиневротические нарушения, читайте в статье.
Ангионевротический отек — опасная реакция для жизни человека, которая может привести к летальному исходу. Почему у человека может возникнуть отек лица, губ, языка и другие ангиневротические нарушения, читайте в статье.
Ангионевротический отек — что это?
Ангионевротический отек — это стремительно развивающаяся реакция аллергического характера, которая возникает в самый неожиданный момент и мгновенно перетекает в угрожающее жизни состояние. Код по МКБ-10 — T78.3.
Ангионевротические отеки: виды и классификация
Ангиоотек может развиться как у грудничка, так и у взрослых людей преклонного возраста. Проявляется в виде выраженной отечности слизистых, подкожно-жировой клетчатки, сочленений, внутренних органов и систем.
Если в реакции задействуются дыхательные пути, то возможен смертельный исход от удушья. Иногда патологический процесс распространяется на головной мозг и приводит к плачевным последствиям.
 Фото: ангионевротический отек губ.
Фото: ангионевротический отек губ.
Ангиоэдема имеет виды, которые классифицируют с учетом состояния больного:
- Острая форма, длительностью до полутора месяцев.
- Хронический тип, проявляющийся более полутора месяцев, с возникающими обострениями.
- Приобретенный тип, встречающийся довольно редко и исключительно у людей пенсионного возраста.
- Генетический (неаллергический), встречается у 10 человек из 1.5 млн.
- Идиопатический, протекающий с симптомами крапивницы – 25% от всех случаев.
- Изолированный, не сопровождается другими состояниями.
Прежде всего, специалисты выделяют три вида патологии, возникающие спонтанно, сходные по внешним проявлениям и представляющие смертельную опасность: аллергический, идиопатический и генетический (неаллергический) невротический отек.
Причины возникновения ангионевротического отека
Аллергический ангиоотек
Провоцируется попаданием в человеческий организм специфического аллергена.
В виде ответной реакции организма происходит следующее: кровь начинает выделять жидкие сосудорасширяющие вещества, это влечет проникновение жидкости в окружающие ткани. Как итог: увеличение межклеточного расстояния, увеличение объемов тканей, которые и образуют отек.
 Фото: аллергичесий ангиоотёк лица.
Фото: аллергичесий ангиоотёк лица.
К провоцирующим факторам относится:
- пища (молочная продукция, морепродукты, копченые изделия, продукты пчеловодства и пр.);
- цветочная пыльца и семя;
- яд насекомых;
- эпидермис животных;
- пух, перо;
- слюна;
- латексные предметы (шары, презервативы, катетеры и т.д.);
- бытовая химия и косметика;
- медикаментозные средства: антибиотики, аспирин, витамин B, вакцины и пр.
Генетическая (неаллергическая) ангиоэдема
Проявление врожденной патологии, которое являет собой белки крови, изначально связанные с аллергическими реакциями первичного и иммунного происхождения.
В обычном состоянии эти белки не проявляют своей активности, но, как только в организм проникает чужеродный антиген, происходит спонтанная активация и развитие ангиоотека.
 Фото: отек губы при ангионевротическом отеке.
Фото: отек губы при ангионевротическом отеке.
Наследственный неврологический отек может быть спровоцирован спонтанно или под влиянием следующих раздражителей:
- переохлаждение;
- перегрев;
- ушиб;
- контакт с теми или иными химическими веществами.
Если для лечения генетического вида патологии применяется неквалифицированное лечение – это приводит к смерти пациента.
Идиопатический ангиоотек
Идиопатичекая ангионевратическая реакция развивается без явных предпосылок, когда определить причину ее возникновения не представляется возможным.
 Нередко, эта форма перетекает в хронический отек, опасный своими рецидивами.
Нередко, эта форма перетекает в хронический отек, опасный своими рецидивами.
К развитию идиопатической формы заболевания приводят:
- заболевания крови, эндокринной системы;
- опухоль;
- поражения органов ЖКТ;
- аутоиммунные процессы в организме;
- нервные и психические расстройства;
- токсины при инфекциях любого вида;
- ушиб;
- хирургические или стоматологические вторжения в организм;
- беременность;
- препараты-контрацептивы.
Чем опасны невротические отеки?
Заболевание очень опасно в случае развития отека гортани. Слизистая увеличивается в размерах до такой степени, что становится серьезным препятствием для полноценного дыхания.
Особенную угрозу жизни представляет для подрастающего поколения, ведь у детей довольно узкий просвет гортани, который перекрывается в считанные минуты. Это приводит к удушью и смерти ребенка.
 Влияние аллергенной пищи на ослабленный организм детей – частая причина, вызывающая ангиоотеки.
Влияние аллергенной пищи на ослабленный организм детей – частая причина, вызывающая ангиоотеки.
У беременных женщин ангионевротическйи синдром может породить опасные осложнения и сбой в работе внутренних органов. Острая нехватка воздуха при отеке гортани может приводить к гипоксии плода или к смерти матери. Все осложняется тем, что многиепрепараты, используемые для снятия опасных симптомов, оказывают вредное воздействие здоровье плода.
Если патологический процесс затрагивает головной мозг, у пациента начинается резкое ухудшение самочувствия с выраженными признаками мозгового воспаления, которое впоследствии может привести к летальному исходу.
Если патология сопровождается выраженными проявлениями крапивницы, есть вероятность мгновенного развития анафилактического шока, который охватывает весь организм человека и может привести к летальному исходу.
Проявляется следующим образом:
- зуд по всему телу;
- множественные отеки;
- крапивница в виде красных плотных пятен и пузырьков;
- слезливость, чихание, спазмы в бронхах с выделением слизи;
- симптомы интоксикации;
- судорожные сокращения мышц;
- остановка дыхания;
- кома.
Ангионевротический отек — симптомы
Патология может сохранять свои признаки на протяжении нескольких минут, часов или даже дней. Потом все симптомы пропадают, а патология перетекает в хроническую форму, опасную своими обострениями.
Согласно статистике, симптомы отека Квинке чаще отмечаются у женщин и у детей на лице.
Ангионевротический отек в анамнезе
Отек развивается неожиданно и довольно быстро – от 5 минут до 2 часов.
Начало заболевания острое, а первые симптомы развиваются стремительно, оккупируя слизистые, лицо, важнейшие органы и системы.
К первым признакам заболевания относятся:
- затрудненный выдох и вдох;
- сиплый голос;
- синюшный и опухший язык;
- тревожность;
- помутнение сознания.
Слизистые и кожные покровы сильно опухают и вздуваются:
- веки, которые почти закрываются (один или оба глаза);
- нос, губы, язык, щеки, лоб, шея;
- верхние и нижние конечности;
- слизистые ротовой полости, внутренне ухо, гортань, дыхательные пути;
- мошонка, половые губы, ЖКТ;
- оболочки головного мозга.
Отечность плотная, с ощущением раздувания тканей, болезненная при ощупывании.
Очень опасен для жизни отек в горле, гортани и области языка. Сопровождается свистящим дыханием (у детей), лающим кашлем, спазмом в бронхах.
Если отечность гортани сопровождается крапивницей, патология грозит анафилактическим шоком.
Если оккупируются внутренние органы, у пациента отмечаются следующие симптомы: рвота, болевые ощущения в животе, диарея и т.д.
Как только патология оккупирует головной мозг, у пациента появляются такие симптомы:
- потеря голоса;
- судорожные приступы;
- головная боль;
- рвота;
- паралич.
Если заболевание распространяется на мочеполовую систему, начинают проявляться признаки цистита, а именно:
- частое и болезненное мочеиспускание (жжение);
- боли в промежности и в нижней части живота;
- ощущение полного мочевого пузыря;
- недержание урины.
Любой из симптомов – серьезная причина для посещения медицинского учреждения. В противном случае, Отек Квинке стремительно оккупирует организм и повлечет летальный исход.
Ангионевротический отек — лечение
 Если проявился Отек Квинке, больному требуется незамедлительная терапия, чтобы как можно быстрее снять симптомы и сохранить жизнь.
Если проявился Отек Квинке, больному требуется незамедлительная терапия, чтобы как можно быстрее снять симптомы и сохранить жизнь.
Следует как можно скорее вызвать “скорую”, если заметны следующие признаки:
- отечный язык;
- отек дыхательных путей;
- отечность кишечника, сопровождаемая признаками отравления;
- малоэффективность домашних терапевтических мероприятий.
Чтобы облегчить состояние больного до приезда бригады медиков, следует выполнить ряд мероприятий по оказанию первой помощи:
- максимально освободить дыхательные пути;
- измерить пульс, давление;
- вылить под язык больному ампулу Адреналина, придерживаясь установленных дозировок;
- ввести внутримышечно: Глюкокортикостероид, Димедрол.
Больной с острой формой заболевания подлежит срочной госпитализации.
Стационарное лечение включает:
- ингибиторы (Аминокапроновую кислоту);
- десенсибилизирующее лечение (Тиосульфат натрия);
- дезинтоксикационное лечение (введение Реосорбилакта);
- этеросорбенты (Атоксил, Посисорб);
- мочегонные средства (Фуросемид);
- для укрепления сосудов (Аскорбиновая кислота);
- если требуется, проводится дополнительное очищение крови.
Во время лечения назначается диета без содержания аллергенов, исключаются переохлаждения и нервное перенапряжение.
Для лечения генетической (псевдоаллергической) формы применяются такие лекарства:
- С1 – ингибиторы;
- негативная плазма, если есть;
- аминокапроновая кислота;
- андрогены (даназол, станазол и т.д.) Нельзя: детям, беременным, лицам с опухолью предстательной железы;
- ГКС, мочегонные используются при отечности лица и шеи.
Своевременное и адекватное лечение ангионевротического отека – лучшая гарантия полного выздоровления. В противном случае, здоровье и жизнь пациента подвергается серьезной опасности.
Навигация по записям
Источник
Отек Квинке – один из вариантов аллергических заболеваний, которое характеризуется молниеносным развитием патологических симптомов, вследствие повышенной реактивности организма.
Какой шифр у отека Квинке по МКБ-10
В настоящее время все заболевания включены в классификацию, позволяющую систематизировать патологии. Каждому заболеванию присвоено буквенное обозначение и числовой порядковый номер, данные параметры составляют код международной классификации болезней. Кроме этого, данные обозначения помогают оптимизировать аналитическую работу врачей.
Отек Квинке код МКБ-10 следует искать в группе болезней кожи и подкожно-жировой клетчатки, в блоках крапивницы и эритемы. В настоящее время отеку Квинке присвоен код Т78.3.

Симптомы
Главным симптомом заболевания будет резко нарастающий отек. Он виден невооруженным глазом и увеличивается за несколько минут. Первоначально появляется на месте воздействия аллергена (это могут быть руки или другие участки). В процесс обязательно вовлекаются ткани лица и слизистые оболочки глаз, носовой и ротовой полости.
Самым опасным для жизни и прогностически неблагоприятным при неоказании своевременной помощи является отек гортани. Отечные ткани первоначально не отличаются по цвету от соседних участков, но впоследствии становятся более бледными.
Отек характеризуется выраженной плотностью тканей: при надавливании на очаг не происходит сохранения вдавления на коже. Кроме основного признака, симптомы отека Квинке характеризуются преимущественной формой поражения той или иной системы.

В том случае, если отекает глотка, гортань или трахея, могут встречаться следующие симптомы:
- Затруднение дыхания. Сложность выполнения вдоха.
- Развитие выраженной тревожности, страха смерти.
- Появление выраженного лающего кашля.
- Хриплость голоса.
- Изменение окраски кожных покровов верхней половины туловища. Выраженная бледность или цианоз.
- Потеря сознания.
- Появляется отека, особенно выраженного в области неба и небных дужек.
- Сужение просвета зева с возможностью перехода на гортань.
Отек Квинке может проявляться не только в области верхних дыхательных путей или слизистых, но на внутренних органах.
При этом больной страдает:
- сильной болью в животе,
- тошнотой и рвотой, не приносящей облегчения,
- диареей,
- покалывающими ощущениями в небе и языке.

При этом видимые проявления могут полностью отсутствовать, что в значительной степени усложняет диагностику.
Самым опасным вариантом отека Квинке является поражение мозговых оболочек. Такое проявления достаточно редко, но именно оно ведёт к серьезным осложнениям. Среди них:
- появление вялости и заторможенности,
- развитие ригидности затылочных мышц наклон лица вперёд к подбородку невозможен,
- тошнота, не связанная с приемом пищи,
- судорожный синдром и ангионевротический отек.
Лечение
При развитии отека Квинке необходимо срочное оказание медицинской помощи, так как прогрессирования симптомов приводит к дальнейшему ухудшению самочувствия и представляет опасность для жизни и здоровья пациента. Поэтому важно распознать заболевание как можно раньше и принять необходимые меры. Лечение можно разделить на две основные группы: медикаментозное и немедикаментозное.
Немедикаментозное лечение
Начинать следует всегда с немедикаментозных методов, так как именно их обеспечение может значительно облегчить состояние пациента.

Среди них:
- Удаление провоцирующего фактора, который выступил в качестве аллергена и привёл к развитию патологических симптомов.
- Если отек Квинке развился на фоне укуса насекомого или животного, то следует наложить жгут выше места укуса. Если в области раны остались части слюны или жало, то их необходимо удалить.
- Обеспечить свободное дыхание и улучшить доступ воздуха к дыхательным путям. Для этого обязательно удаляются такие предметы как ремни, галстуки и пояса. Одежду с верхней половины туловища желательно снять.
- Обеспечить доступ свежего воздуха в том помещении, где находится пациент.
Медикаментозные методы
Из медикаментозных средств первоначально используются:
- Препараты группы глюкокортикоидов, к ним относят раствор преднизолона или дексаметазона. Они снимают выраженность отека, уменьшают проницаемость сосудистой стенки и обеспечивают улучшение дыхания.
- Предложить пациенту обильное питье одновременно с сорбентами, для того, чтобы вывести аллергены и снять интоксикацию. Для этого можно использовать активированный уголь.
- Использовать капли, способствующие сужению сосудов в полости носа.
- Если имеется выраженная угроза для жизни пациента, то применяется раствор адреналина. Он способствует улучшению работы сердечно-сосудистой системы, поднятию артериального давления и притоку крови к жизненно-важным органам.
Лечение данными средствами проводится на догоспитальном этапе. Если рядом нет медицинского работника, то приём препарата следует проводить не в инъекционной форме, а употребляя внутрь: готовый раствор нанести под язык.Лечение в стационарных условиях – обязательный этап устранения отека Квинке. Состоит он из двух этапов. Это устранение проявлений заболевания и снижение выраженности симптомов, связанных с его появлением. К ним следует отнести:
- Введение преднизолона и адреналина.
- Для устранения шокового состояния, связанного с падением артериального давления вводятся кровезаменители, такие как физиологический раствор, глюкоза и так далее.
- Приём антигистаминных средств, уменьшающих реакцию на аллерген и мочегонных препаратов, повышающих не только выведению иммунных комплексов и антигенов, но ещё и жидкости, оказавшейся за пределами сосудистого русла.
При появлении отека Квинке следует немедленно обратиться к врачу и оказывать неотложную помощь, так как прогрессирование патологии является опасным для жизни.
Источник
Что такое ангионевротический отёк?
Ангионевротический отёк (синонимы: ангиоотёк, ангиодистрофия, ангиоэдема, отёк Квинке) — это воспалительная реакция кожи, подобная крапивнице, характеризующаяся внезапным появлением отека на участках кожи, слизистой и подслизистых оболочках. Симптомы ангионевротического отека могут поражать любую часть тела, но наиболее часто поражают глаза, губы, язык, горло, гениталии, руки и ноги.
Ангионевротический отек в более серьезных случаях поражает также внутреннюю подкладку дыхательных путей и верхнюю часть кишечника, вызывая боль в груди или животе. Ангиоотек кратковременен: обычно отек в области поражения длится от одного до трех дней.
В большинстве случаев реакция безвредна и не оставляет никаких следов, даже без лечения. Единственная опасность заключается в том, что при этом может пострадать горло или язык, так как их сильная отечность может вызвать быструю обструкцию дыхательных путей, одышку и потерю сознания.
Чем ангиоотёк отличается от крапивницы?
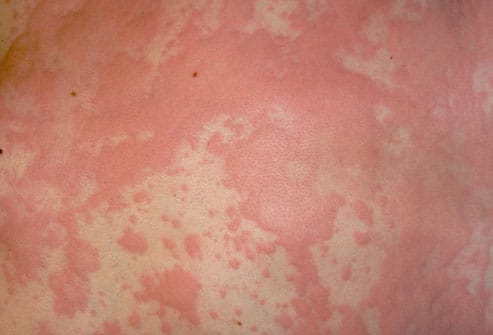
Ангионевротический отек и крапивница являются результатом одного и того же патологического процесса, поэтому в некоторых отношениях они схожи:
- Часто оба клинических проявления сосуществуют и перекрываются: крапивница сопровождается ангиоотеком в 40-85% случаев, в то время как ангионевротический отек может возникнуть без крапивницы только в 10% случаев.
- Крапивница менее тяжелая, так как поражает только поверхностные слои кожи. Ангионевротический отек, с другой стороны, затрагивает глубокие подкожные ткани.
- Крапивница характеризуется временным возникновением эритематозной и зудящей реакции в четко определенных участках дермы (появление более или менее красных и приподнятых волдырей). При ангионевротическом отеке, с другой стороны, кожа сохраняет нормальный внешний вид без волдырей. Кроме того, отёк может протекать без зуда.
Основные различия между крапивницей и ангионевротическим отёком показаны в следующей таблице:
| Особенность | Ангионевротический отёк | Крапивница |
| Вовлеченные ткани | Гиподерма (подкожный слой) и подслизистая (ниже дермы). | Эпидермис (внешний слой кожи) и дерма (внутренний слой кожи). |
| Пораженные органы | Кожа и слизистые оболочки, в частности веки, губы и ротоглотка. | Только кожа. |
| Продолжительность | Переходный (24-96 часов). | Переходный (обычно <24 часа). |
| Физические признаки | Отек (вздутие) под поверхностью кожи. | Эритематозные и волдыристые пятна на поверхности кожи. |
| Симптомы | Зуд может присутствовать или не присутствовать. Ангиодистрофия часто сопровождается болью и отеком. | Сыпь, связанная с крапивницей, обычно зудит. Боль и отек не являются распространенными симптомами. |
Причины
В зависимости от причин возникновения ангионевротический отек можно классифицировать в разных формах: острая аллергическая, лекарственная (неаллергическая), идиопатическая (возникающий самостоятельно), наследственная и приобретенная.
| Тип ангионевротического отека и клинические особенности | Причины |
| Аллергический ангионевротический отек. Отек вызван острой аллергической реакцией, почти всегда связанной с крапивницей, которая возникает в течение 1-2 часов после воздействия аллергена. Иногда это сопровождается анафилаксией. Реакции являются самоограничивающимися и проходят в течение 1-3 дней, но могут возникать снова в случае многократных воздействий или из-за взаимодействия с перекрестно-реактивными веществами. |
|
| Неаллергическая лекарственная реакция. Некоторые лекарства могут вызывать ангионевротический отек как побочный эффект. Начало может произойти через несколько дней или месяцев после первого приема препарата из-за каскада эффектов, которые вызывают активацию системы хинин-калликреин, метаболизма арахидоновой кислоты и образование оксида азота. |
Менее распространенные причины вызванного лекарством ангионевротического отека включают прием:
|
| Идиопатический ангионевротический отек. В некоторых случаях нет никакой известной причины ангионевротического отека, хотя некоторые факторы могут вызвать симптомы. Идиопатическая форма часто является хронической и рецидивирующей и обычно возникает вместе с крапивницей. У некоторых людей, когда состояние возникает годами без очевидной причины, у основания может существовать аутоиммунный процесс. |
|
| Наследственный ангионевротический отек. Аутосомно-доминантное наследственное заболевание. Наследственный ангионевротический отек характеризуется низким уровнем ингибитора сериновой протеазы (ингибитора C1 или C1-INH), который помогает поддерживать стабильность кровеносных сосудов и регулирует выход жидкости в ткани. Снижение активности ингибитора C1 приводит к избытку калликреина, который, в свою очередь, продуцирует брадикинин, мощный вазодилататор. |
|
| Приобретенный ангионевротический отек. Приобретенный дефицит ингибитора С1. |
|
Независимо от причины ангионевротического отёка, основной патологический процесс одинаков во всех случаях: отек является результатом потери жидкости из стенок мелких кровеносных сосудов, которые снабжают подкожные ткани.
В кожу высвобождаются гистамин и другие воспалительные химические медиаторы, которые вызывают покраснение, зуд и отек. В различных процессах принимают участие тучные клетки кожи или слизистой оболочки.
Дегрануляция* тучных клеток высвобождает первичные вазоактивные медиаторы, такие как гистамин, брадикинин и другие кинины; впоследствии высвобождаются вторичные медиаторы, такие как лейкотриены и простагландины, которые способствуют воспалительным реакциям как рано, так и поздно, с повышенной проницаемостью сосудов и утечкой жидкости в поверхностные ткани.
Триггеры и механизмы, участвующие в высвобождении этих медиаторов воспаления позволяют определить различные виды ангионевротического отека.
*Дегрануляция — выделение из тучных клеток биологически активных веществ (химических медиаторов аллергии).
Симптомы (фото)
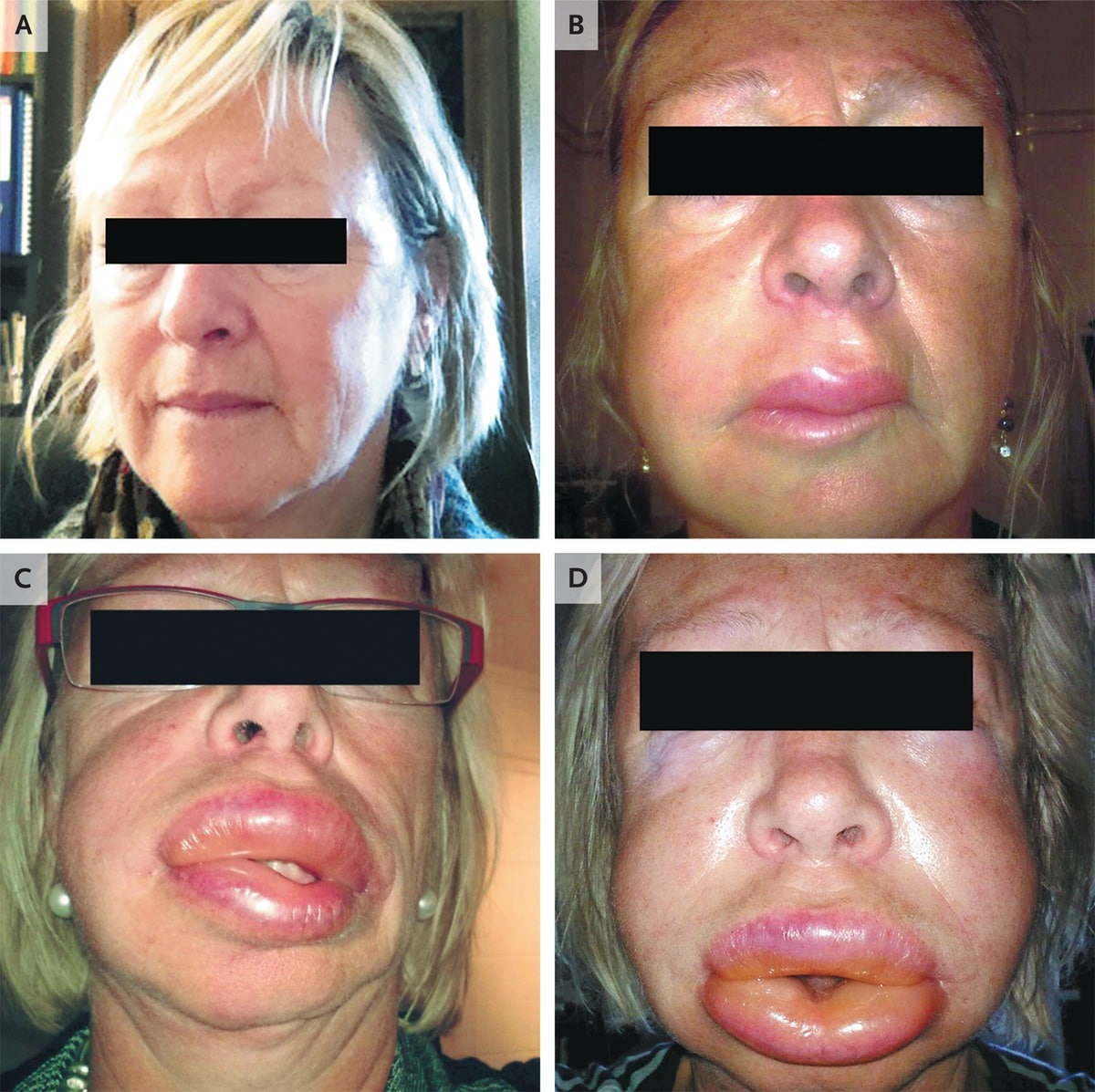
Клинические признаки ангионевротического отека могут незначительно отличаться между различными формами, но в целом появляются следующие проявления:
- Локальный отек, обычно поражающий периорбитальную область, губы, язык, ротоглотку и половые органы (см. фото выше);
- Кожа может казаться нормальной, то есть без крапивницы или других высыпаний;
- Боль, жар, зуд, покалывание или жжение в пострадавших районах;
Другие симптомы могут включать в себя:
- Боли в животе, вызванные отеком слизистой оболочки желудочно-кишечного тракта, с тошнотой, рвотой, судорогами и диареей;
- Отек мочевого пузыря или мочеиспускательного канала, который может вызвать затруднения мочеиспускания;
- В тяжелых случаях отек горла и/или языка может затруднить дыхание и глотание (см. фото ниже).
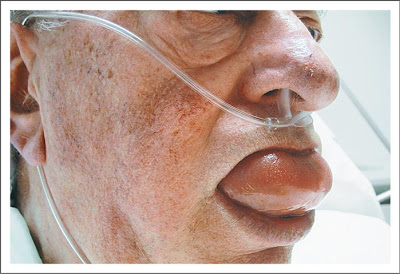
Диагностика
Диагностика ангионевротического отека относительно проста. Благодаря своему внешнему виду врач должен быть в состоянии распознать его после простого медицинского осмотра и подробного медицинского анамнеза.
Для точного определения типа ангионевротического отека могут потребоваться дополнительные анализы, такие как анализ крови.
Для обнаружения аллергенов (аллергический ангионевротический отек) могут быть выполнены аллергопробы. Наследственный ангионевротический отек может быть диагностирован с помощью анализа крови для проверки уровня белков, регулируемых геном C1-INH: очень низкий уровень подтверждает наличие заболевания.
Диагностика и лечение наследственного ангионевротического отека являются строго специализированными и должны выполняться специалистом в области клинической иммунологии.
Ангионевротический отек может быть связан с другими медицинскими проблемами, такими как железодефицит, заболевания печени и щитовидной железы, которые врачи будут исследовать с помощью простых анализов крови (полезно проверить или исключить наличие этих заболеваний).
Идиопатический ангионевротический отек обычно подтверждается методом, известным как “исключающий диагноз”; на практике диагноз подтверждается только после проведения различных исследований, исключающих любое другое заболевание или состояние с аналогичными проявлениями.
Лечение и профилактика
Лечение ангионевротического отёка зависит от тяжести состояния. В случаях поражения дыхательных путей первоочередной задачей является обеспечение того, чтобы дыхательные пути были открыты. Пациентам может понадобиться неотложное стационарное лечение и интубация.
Во многих случаях припухлость самоограничена и проходит самопроизвольно через несколько часов или дней. Между тем, чтобы смягчить более легкие симптомы, вы можете попытаться применить на практике эти меры:
- Устранить конкретные запускающие факторы;
- Примите холодный душ (но не слишком долго) или наложите холодный пакет на пораженный участок;
- Оденьте свободную одежду;
- Старайтесь не тереть и не царапать пораженный участок;
- Примите антигистаминное средство, чтобы облегчить зуд.
В серьезных случаях, если опухоль, зуд или боль постоянны, могут быть показаны следующие лекарства:
- Кортикостероиды для перорального или внутривенного введения;
- Антигистаминные препараты перорально или инъекцией;
- Инъекции адреналина (эпинефрина).
Целью лечения ангионевротического отека является снижение симптомов до приемлемого уровня и обеспечение нормальной деятельности (например, работы или ночного отдыха).
Ангионевротический отек, связанный с хронической аутоиммунной или идиопатической крапивницей, часто трудно поддается лечению, а реакция на лекарственные средства варьируется. В общем, рекомендуются следующие этапы обработки, где после каждого шага добавляется следующий, если терапия не дает адекватного ответа:
- Шаг 1: неседативные антигистаминные препараты, например Цетиризин;
- Шаг 2: седативные антигистаминные препараты, например, Димедрол;
- Шаг 3:
- а) пероральные кортикостероиды, например, Преднизон;
- б) иммунодепрессанты, например Циклоспорин и Метотрексат.
Источник
